Aktualizacja 22 marca 2026
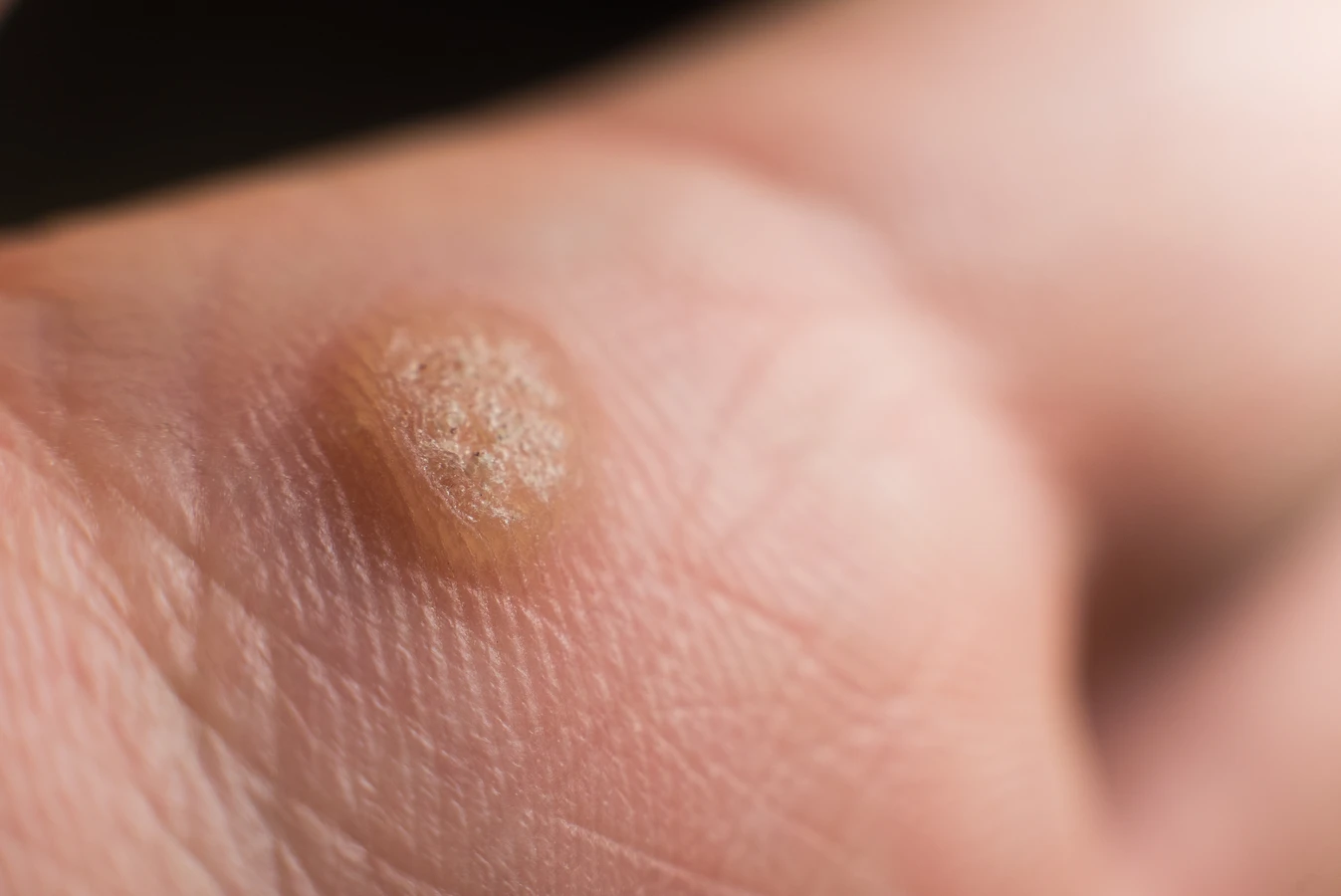
Kurzajki, zwane potocznie brodawkami, to powszechny problem dermatologiczny, który dotyka osoby w każdym wieku. Choć zazwyczaj niegroźne, mogą być uciążliwe i wpływać na estetykę. Kluczowe dla zrozumienia tego schorzenia jest poznanie jego przyczyn, które tkwią głęboko w biologii wirusów brodawczaka ludzkiego. Te niewielkie, ale niezwykle rozpowszechnione patogeny, atakują komórki naskórka, prowadząc do ich niekontrolowanego rozrostu. Zrozumienie mechanizmu infekcji oraz dróg przenoszenia wirusa jest pierwszym krokiem do skutecznej profilaktyki i leczenia.
Wirus brodawczaka ludzkiego (HPV – Human Papillomavirus) to zbiorcza nazwa dla grupy ponad 150 różnych typów wirusów. Niektóre z nich są łagodne i wywołują typowe kurzajki, inne natomiast mogą prowadzić do rozwoju zmian przednowotworowych, a nawet nowotworów, zwłaszcza raka szyjki macicy. W kontekście kurzajek, skupiamy się na typach HPV, które preferują skórę dłoni, stóp czy innych części ciała. Infekcja następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zakażonej lub poprzez kontakt z zanieczyszczonymi powierzchniami, takimi jak podłogi w publicznych łaźniach, prysznicach czy basenach.
Skóra stanowi naturalną barierę ochronną organizmu, jednak jej uszkodzenia, nawet te mikroskopijne, mogą stanowić „furtkę” dla wirusa. Zadrapania, otarcia, pęknięcia naskórka ułatwiają wirusowi wniknięcie do głębszych warstw skóry, gdzie zaczyna on namnażać się w komórkach nabłonka. Proces ten może trwać od kilku tygodni do nawet kilku miesięcy, zanim widoczne staną się pierwsze zmiany skórne. Okres inkubacji jest zróżnicowany i zależy od wielu czynników, w tym od kondycji układu odpornościowego danej osoby.
System immunologiczny odgrywa kluczową rolę w walce z infekcją HPV. U większości osób zdrowych, układ odpornościowy jest w stanie skutecznie zwalczyć wirusa, nawet jeśli nie dojdzie do rozwoju widocznych kurzajek. Jednak u osób z osłabioną odpornością – na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy niedożywienia – infekcja może przebiegać ciężej, a kurzajki mogą być bardziej liczne i trudniejsze do usunięcia. Dlatego też, dbanie o ogólną kondycję zdrowotną jest ważnym elementem profilaktyki.
Głębokie przyczyny powstawania kurzajek i ich związek z wirusem HPV
Centralną rolę w powstawaniu kurzajek odgrywa wirus brodawczaka ludzkiego (HPV). Jest to wirus DNA, który posiada specyficzne powinowactwo do komórek nabłonka. Po wniknięciu do organizmu, wirus infekuje keratynocyty – podstawowe komórki naskórka. W tych komórkach HPV integruje się z materiałem genetycznym gospodarza i zaczyna wpływać na procesy podziału komórkowego, prowadząc do ich nadmiernego namnażania. Efektem tego jest powstanie charakterystycznych, wyniosłych zmian skórnych, które nazywamy kurzajkami.
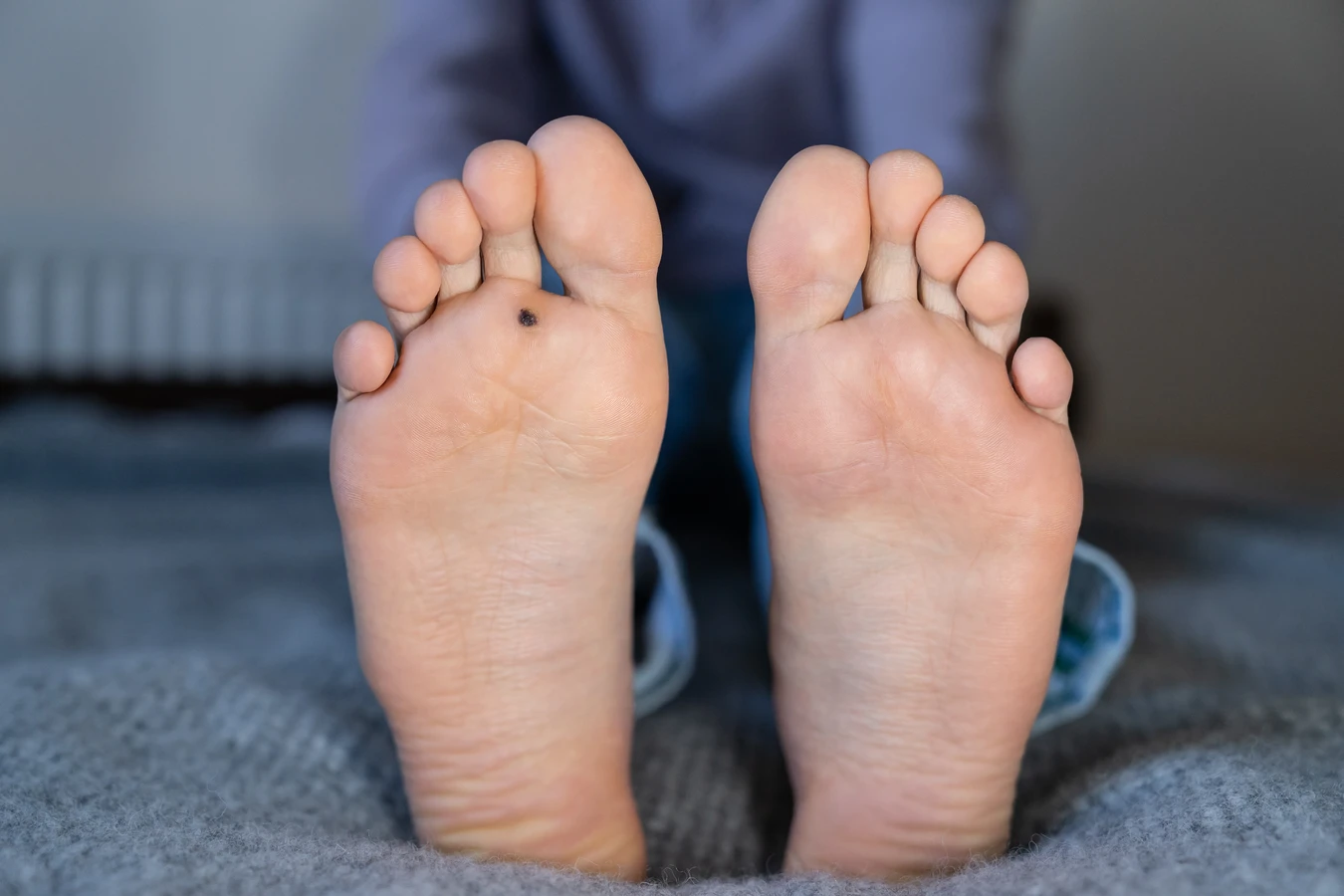
Różnorodność typów wirusa HPV sprawia, że kurzajki mogą przybierać różne formy i pojawiać się w różnych lokalizacjach. Niektóre typy HPV predysponują do tworzenia brodawek zwykłych, które najczęściej występują na dłoniach i palcach. Inne typy odpowiadają za powstawanie brodawek stóp, zwanych kurzajkami podeszwowymi, które mogą być bolesne ze względu na ucisk podczas chodzenia. Jeszcze inne typy wirusa mogą powodować brodawki płaskie, które zwykle pojawiają się na twarzy, a także brodawki mozaikowe, powstające z połączenia wielu drobnych zmian.
Cykl życiowy wirusa HPV jest ściśle związany z różnicowaniem się komórek naskórka. Wirus namnaża się głównie w warstwie podstawnej naskórka, ale jego replikacja i produkcja nowych cząstek wirusowych jest najbardziej intensywna w wyższych warstwach naskórka, gdy komórki dojrzewają i migrują ku powierzchni. Uszkodzone lub podrażnione komórki naskórka stanowią idealne środowisko dla wirusa, ułatwiając mu wniknięcie i rozpoczęcie infekcji. Dlatego też osoby, które często narażone są na drobne urazy skóry, takie jak pracownicy fizyczni, sportowcy, czy dzieci bawiące się na placach zabaw, mogą być bardziej podatne na zakażenie.
Warto podkreślić, że obecność wirusa HPV w organizmie nie zawsze oznacza pojawienie się kurzajek. Wiele infekcji HPV przechodzi bezobjawowo, ponieważ układ odpornościowy jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany. Jednak w sytuacji, gdy odporność jest osłabiona, wirus może „przejść” przez bariery obronne organizmu i zainicjować proces tworzenia brodawek. Czynniki takie jak stres, niedobory żywieniowe, choroby przewlekłe, czy przyjmowanie niektórych leków mogą negatywnie wpływać na siłę reakcji immunologicznej.
Jakie czynniki sprzyjają rozwojowi kurzajek i rozprzestrzenianiu się infekcji
Rozwój kurzajek i łatwość rozprzestrzeniania się infekcji wirusem brodawczaka ludzkiego (HPV) są uwarunkowane przez szereg czynników środowiskowych i indywidualnych. Kluczowe znaczenie ma tutaj sposób transmisji wirusa, który opiera się głównie na kontakcie bezpośrednim lub pośrednim. Wirus jest obecny w naskórku osób zakażonych, a kontakt z jego cząstkami może nastąpić poprzez dotyk zainfekowanej skóry, na przykład przy podawaniu ręki. Jednak równie częste jest zakażenie poprzez kontakt z przedmiotami lub powierzchniami, na których wirus przeżył, takimi jak ręczniki, obuwie czy podłogi w miejscach publicznych.
Miejsca o zwiększonej wilgotności i cieple sprzyjają przetrwaniu i namnażaniu się wirusa HPV. Dlatego baseny, sauny, szatnie, a także publiczne prysznice stanowią potencjalne ogniska zakażeń. Wirus może przetrwać na mokrych powierzchniach, a uszkodzona skóra stóp lub dłoni łatwo ulega infekcji. Noszenie obuwia ochronnego w takich miejscach jest kluczowym elementem profilaktyki, podobnie jak unikanie chodzenia boso.
Układ odpornościowy odgrywa fundamentalną rolę w kontroli infekcji HPV. Osoby z osłabioną odpornością, na przykład cierpiące na choroby autoimmunologiczne, zakażone wirusem HIV, przyjmujące leki immunosupresyjne po przeszczepach, czy osoby starsze, są bardziej narażone na rozwój i utrzymywanie się kurzajek. W takich przypadkach wirus może łatwiej namnażać się w komórkach naskórka, prowadząc do powstania licznych i trudnych do leczenia brodawek. Dbanie o dobrą kondycję immunologiczną organizmu, poprzez zdrową dietę, odpowiednią ilość snu i unikanie stresu, może znacząco zmniejszyć ryzyko infekcji.
Uszkodzenia skóry stanowią otwartą drogę dla wirusa. Zadrapania, skaleczenia, otarcia, pęknięcia skóry, a także schorzenia takie jak atopowe zapalenie skóry czy łuszczyca, mogą zwiększać podatność na infekcję HPV. Z tego powodu szczególnie ważne jest dbanie o higienę skóry, szybkie opatrywanie ran i stosowanie odpowiednich preparatów nawilżających i ochronnych, zwłaszcza w przypadku osób cierpiących na przewlekłe problemy skórne. Wszelkie mikrouszkodzenia naskórka, nawet te niezauważalne gołym okiem, mogą być miejscem, gdzie wirus rozpoczyna swoją infekcję.
Istnieją również pewne czynniki, które mogą zwiększać ryzyko rozwoju kurzajek w specyficznych lokalizacjach. Na przykład, częste narażenie na wilgoć i kontakt z wodą, zwłaszcza przy pracy lub aktywnościach sportowych, może sprzyjać powstawaniu kurzajek na dłoniach i stopach. Dzielenie się przedmiotami osobistego użytku, takimi jak ręczniki, pilniki do paznokci czy maszynki do golenia, również może prowadzić do przenoszenia wirusa. Warto zatem dbać o higienę osobistą i unikać udostępniania tego typu przedmiotów.
Jakie są sposoby przenoszenia się kurzajek między ludźmi a środowiskiem
Kurzajki, będące widocznym przejawem infekcji wirusem brodawczaka ludzkiego (HPV), przenoszą się na kilka sposobów, co czyni je dość powszechnym problemem dermatologicznym. Główną drogą transmisji jest bezpośredni kontakt ze skórą osoby zakażonej. Wirus znajduje się na powierzchni skóry i wewnątrz zmian skórnych, a dotknięcie kurzajki, a następnie własnej skóry, może spowodować przeniesienie wirusa. Ta forma zakażenia jest szczególnie częsta w bliskich kontaktach, takich jak podawanie ręki czy wspólne zabawy dzieci.
Drugim istotnym sposobem przenoszenia jest kontakt pośredni, czyli poprzez zanieczyszczone przedmioty i powierzchnie. Wirus HPV może przetrwać poza organizmem gospodarza przez pewien czas, zwłaszcza w wilgotnym środowisku. Dlatego też miejsca takie jak:
- Publiczne łaźnie i prysznice
- Baseny i aquaparki
- Sauny i siłownie
- Szkoły i przedszkola
- Gabinety kosmetyczne i salony pedicure
- Miejsca publiczne, gdzie wiele osób dotyka tych samych powierzchni (np. klamki, poręcze)
mogą stanowić źródło infekcji. Używanie wspólnych ręczników, obuwia czy narzędzi do pielęgnacji może również ułatwić przeniesienie wirusa. Szczególną ostrożność powinny zachować osoby z uszkodzoną skórą, która jest bardziej podatna na wniknięcie wirusa.
Autoinokulacja to kolejny mechanizm rozprzestrzeniania się kurzajek, który polega na przenoszeniu wirusa z jednej części ciała na inną. Drapanie lub dotykanie istniejącej kurzajki, a następnie dotykanie innej części ciała, może prowadzić do powstania nowych zmian. Na przykład, jeśli osoba ma kurzajkę na nodze, a następnie dotknie swojej ręki, może rozwinąć się kurzajka na dłoni. Ten proces często obserwuje się u dzieci, które nieświadomie przenoszą wirusa po całym ciele. Właściwa higiena i unikanie dotykania zmian są kluczowe, aby zapobiec autoinokulacji.
Czynniki takie jak wilgotność i ciepło sprzyjają przetrwaniu wirusa HPV. Dlatego miejsca, gdzie panuje wysoka wilgotność, takie jak wspomniane wcześniej baseny, czy też miejsca, gdzie skóra jest stale narażona na pot, jak dłonie i stopy, stanowią idealne środowisko dla rozwoju kurzajek. Noszenie nieprzepuszczającego powietrza obuwia, szczególnie w ciepłe dni, może prowadzić do nadmiernego pocenia się stóp, co zwiększa ryzyko infekcji. Z kolei długotrwałe moczenie skóry, na przykład podczas pływania, może osłabić jej barierę ochronną.
Należy również pamiętać, że nie każda ekspozycja na wirusa HPV prowadzi do powstania kurzajek. Skuteczność układu odpornościowego jest kluczowa. Osoby z silnym systemem immunologicznym często są w stanie zwalczyć wirusa, zanim dojdzie do rozwoju widocznych zmian. Z drugiej strony, osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy niedożywienia, są bardziej podatne na infekcję i mogą rozwijać liczniejsze i trudniejsze do leczenia kurzajki. Dlatego też ogólny stan zdrowia ma znaczący wpływ na podatność na zakażenie i rozwój choroby.
Jak dbać o higienę osobistą, aby zminimalizować ryzyko zakażenia kurzajkami
Utrzymanie wysokiego poziomu higieny osobistej stanowi fundament profilaktyki w zapobieganiu zakażeniom wirusem brodawczaka ludzkiego (HPV), który jest przyczyną kurzajek. Regularne i dokładne mycie rąk, zwłaszcza po powrocie do domu, po skorzystaniu z miejsc publicznych, czy przed przygotowywaniem posiłków, jest kluczowe. Używanie mydła i wody pomaga usunąć potencjalne cząstki wirusa z powierzchni skóry. W sytuacjach, gdy dostęp do wody jest ograniczony, pomocne mogą być żele antybakteryjne na bazie alkoholu, choć należy pamiętać, że nie usuwają one wszystkich rodzajów wirusów.
Szczególną uwagę należy zwrócić na higienę w miejscach publicznych, które mogą być potencjalnym źródłem infekcji. W publicznych łaźniach, na basenach, w szatniach czy siłowniach, zawsze zaleca się noszenie obuwia ochronnego, takiego jak klapki. Pozwala to uniknąć bezpośredniego kontaktu stóp z zakażonymi powierzchniami, takimi jak podłoga. Po skorzystaniu z takich miejsc, ponowne umycie stóp jest również wskazane. Unikanie chodzenia boso w miejscach publicznych to jedna z najskuteczniejszych metod zapobiegania kurzajkom podeszwowym.
Ważne jest również dbanie o stan skóry i jej ochronę przed uszkodzeniami. Pęknięcia, zadrapania czy skaleczenia stanowią „furtkę” dla wirusa. Dlatego po każdym urazie skóry należy go dokładnie oczyścić i zabezpieczyć opatrunkiem. Regularne nawilżanie skóry, zwłaszcza dłoni i stóp, pomaga utrzymać jej barierę ochronną w dobrej kondycji. Osoby ze skłonnościami do nadmiernego pocenia się stóp powinny stosować specjalne preparaty antyperspiracyjne i nosić przewiewne obuwie.
Należy również unikać dzielenia się przedmiotami osobistego użytku, które mają bezpośredni kontakt ze skórą lub paznokciami. Do takich przedmiotów należą:
- Ręczniki
- Pilniki do paznokci i cążki
- Maszynki do golenia
- Obuwie
- Rękawiczki
Jeśli ktoś z domowników ma kurzajki, należy zadbać o to, aby nie używał wspólnych ręczników, a także aby jego przedmioty do pielęgnacji były dezynfekowane po każdym użyciu. W przypadku dzieci, należy je edukować w zakresie higieny i unikania drapania istniejących zmian skórnych, aby zapobiec rozprzestrzenianiu się wirusa po ciele (autoinokulacja).
Dodatkowo, wzmacnianie ogólnej odporności organizmu poprzez zdrową dietę, bogatą w witaminy i minerały, regularną aktywność fizyczną i odpowiednią ilość snu, może pomóc organizmowi w skuteczniejszym zwalczaniu infekcji wirusowych, w tym HPV. Choć nie ma gwarancji całkowitego uniknięcia zakażenia, przestrzeganie tych zasad znacząco minimalizuje ryzyko rozwoju i rozprzestrzeniania się kurzajek.
W jaki sposób układ odpornościowy reaguje na obecność wirusa wywołującego kurzajki
Układ odpornościowy odgrywa kluczową rolę w obronie organizmu przed wirusem brodawczaka ludzkiego (HPV), który jest sprawcą kurzajek. Gdy wirus wniknie do naskórka, komórki układu odpornościowego, takie jak komórki dendrytyczne i makrofagi, są w stanie go wykryć i zainicjować odpowiedź immunologiczną. Komórki te fagocytują cząstki wirusa i prezentują jego fragmenty (antygeny) limfocytom T, co prowadzi do aktywacji specyficznych komórek odpornościowych.
Limfocyty T cytotoksyczne odgrywają szczególną rolę w zwalczaniu infekcji HPV. Po rozpoznaniu zainfekowanych komórek naskórka, limfocyty te atakują je i niszczą, eliminując źródło wirusa. Jest to kluczowy mechanizm obronny, który pozwala na pozbycie się infekcji, zanim ta doprowadzi do powstania widocznych kurzajek lub zanim wirus zdąży się namnożyć w dużej liczbie. Wiele infekcji HPV jest zwalczanych w ten sposób, często bez wiedzy osoby zakażonej.
Komórki odpornościowe wytwarzają również przeciwciała, które neutralizują wolne cząstki wirusa w organizmie. Przeciwciała te są produkowane przez limfocyty B i mogą zapobiegać wnikaniu wirusa do nowych komórek. Chociaż przeciwciała odgrywają pewną rolę w kontroli infekcji, ich znaczenie w przypadku brodawek skórnych jest uważane za mniejsze niż rola limfocytów T. Po przechorowaniu infekcji HPV, organizm może wytworzyć swoistą pamięć immunologiczną, która ułatwia szybszą i skuteczniejszą odpowiedź w przypadku ponownego kontaktu z tym samym typem wirusa.
Jednakże, skuteczność odpowiedzi immunologicznej może być różna u poszczególnych osób i zależy od wielu czynników. Układ odpornościowy może być osłabiony przez różne przyczyny, takie jak choroby przewlekłe (np. cukrzyca), stosowanie leków immunosupresyjnych (np. po przeszczepach organów), zakażenie wirusem HIV, niedożywienie, czy też wiek (zarówno u bardzo małych dzieci, jak i u osób starszych odporność może być niższa). W takich sytuacjach, wirus HPV może łatwiej namnażać się w komórkach naskórka, prowadząc do powstania licznych, uporczywych i trudnych do leczenia kurzajek.
W przypadku osób z osłabioną odpornością, kurzajki mogą być nie tylko bardziej liczne, ale także mogą mieć tendencję do nawracania. Zdolność układu odpornościowego do wyeliminowania wirusa jest ograniczona, co pozwala mu na utrzymywanie się w organizmie i okresowe reaktywacje. Dlatego też, w leczeniu kurzajek u takich pacjentów, często stosuje się bardziej agresywne metody terapii, a także dbałość o ogólną kondycję zdrowotną i wzmocnienie odporności.
Należy pamiętać, że istnieje ponad 150 typów wirusa HPV, a większość z nich wywołuje łagodne zmiany skórne. Jednak niektóre typy wirusa, zwłaszcza te o wysokim ryzyku onkogennym, mogą prowadzić do rozwoju nowotworów. W kontekście tych typów wirusa, odpowiedź immunologiczna organizmu jest jeszcze ważniejsza, ponieważ jest w stanie zapobiegać rozwojowi zmian przednowotworowych i nowotworowych.
Kiedy warto skonsultować się z lekarzem w sprawie posiadanych kurzajek
Chociaż większość kurzajek jest łagodna i można je leczyć domowymi sposobami lub w gabinecie lekarza rodzinnego, istnieją pewne sytuacje, w których niezbędna jest konsultacja z dermatologiem lub innym specjalistą. Pierwszym sygnałem, który powinien skłonić do wizyty u lekarza, jest brak poprawy po kilku tygodniach stosowania dostępnych bez recepty preparatów leczniczych. Jeśli kurzajki nie ustępują lub wręcz przeciwnie – powiększają się, mnożą lub rozprzestrzeniają, może to oznaczać, że konieczne jest inne podejście terapeutyczne.
Szczególną uwagę należy zwrócić na kurzajki zlokalizowane w specyficznych miejscach. Brodawki na twarzy, zwłaszcza w okolicach oczu, nosa czy ust, mogą być nie tylko uciążliwe, ale także wpływać na wygląd i samopoczucie. W przypadku takich zmian, lekarz może zalecić delikatniejsze metody leczenia, aby uniknąć blizn. Kurzajki na stopach, zwane kurzajkami podeszwowymi, mogą być bardzo bolesne i utrudniać chodzenie. Jeśli domowe sposoby nie przynoszą ulgi, a ból jest znaczący, konsultacja lekarska jest wskazana, aby dobrać odpowiednie leczenie zmniejszające ucisk i ból.
Jeśli podejrzewasz, że masz do czynienia z czymś więcej niż zwykłą kurzajką, warto udać się do lekarza. Niektóre zmiany skórne mogą przypominać brodawki, ale w rzeczywistości mogą być innymi schorzeniami, w tym zmianami nowotworowymi. Lekarz będzie w stanie prawidłowo zdiagnozować zmianę i wdrożyć odpowiednie leczenie. Wszelkie niepokojące objawy, takie jak szybkie zmiany w wyglądzie kurzajki, krwawienie, swędzenie, ból lub zmiany koloru, powinny skłonić do pilnej konsultacji lekarskiej.
Osoby z osłabionym układem odpornościowym powinny być szczególnie ostrożne. Grupy te obejmują pacjentów po transplantacjach, osoby zakażone wirusem HIV, osoby chorujące na nowotwory lub przyjmujące leki immunosupresyjne. U tych pacjentów kurzajki mogą być bardziej rozległe, uporczywe i trudniejsze do leczenia. Dodatkowo, u osób z obniżoną odpornością istnieje zwiększone ryzyko rozwoju niektórych typów nowotworów związanych z wirusem HPV. Dlatego też, w przypadku pojawienia się kurzajek u osób z tej grupy, konsultacja lekarska jest absolutnie konieczna.
Warto również skonsultować się z lekarzem, jeśli kurzajki nawracają pomimo przeprowadzonego leczenia. Częste nawroty mogą świadczyć o niepełnym usunięciu wirusa lub o problemach z układem odpornościowym. Lekarz może zaproponować inne metody leczenia, a także zlecić badania dodatkowe w celu oceny stanu odporności. Edukacja pacjenta na temat sposobów zapobiegania nawrotom i higieny jest również kluczowym elementem wizyty lekarskiej.