Aktualizacja 22 marca 2026
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Wirusy brodawczaka ludzkiego (HPV) są odpowiedzialne za ich powstawanie, a przenoszą się one poprzez bezpośredni kontakt skóra do skóry lub przez kontakt z zakażonymi powierzchniami. Chociaż większość kurzajek jest niegroźna, mogą być uciążliwe, bolesne, a w niektórych przypadkach mogą nawet wskazywać na inne problemy zdrowotne. Zrozumienie, skąd się biorą kurzajki i jak można zapobiegać ich powstawaniu, jest kluczowe dla utrzymania zdrowej skóry.
Wirus HPV jest niezwykle powszechny i istnieje ponad sto jego typów. Niektóre z nich powodują kurzajki na dłoniach i stopach, inne mogą prowadzić do rozwoju brodawek płciowych, a jeszcze inne mogą zwiększać ryzyko rozwoju niektórych nowotworów. Wirus ten najlepiej rozwija się w wilgotnym i ciepłym środowisku, dlatego miejsca takie jak baseny, prysznice publiczne czy szatnie są idealnymi miejscami do jego rozprzestrzeniania się. Ludzki układ odpornościowy zazwyczaj jest w stanie zwalczyć wirusa, ale u niektórych osób infekcja może się utrzymać, prowadząc do powstania brodawek.
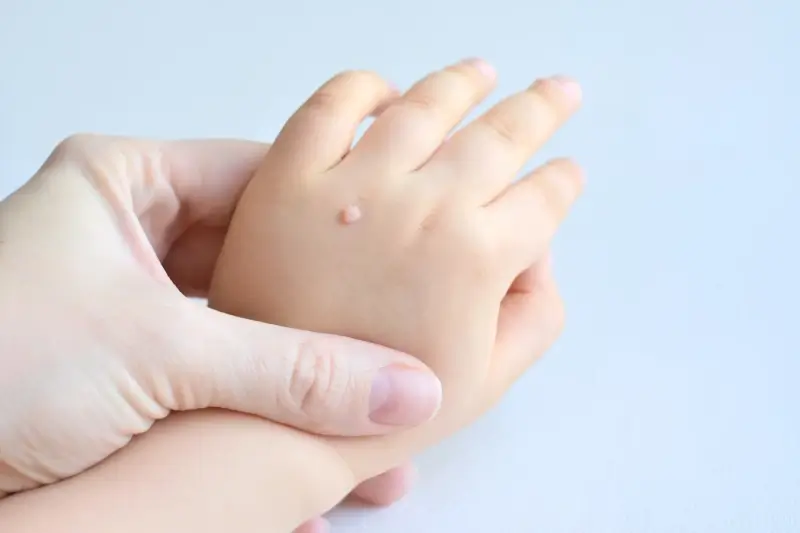
Często słyszymy pytanie „kurzajki skąd się biorą u dzieci?”, a odpowiedź jest prosta – dzieci są szczególnie podatne na infekcje wirusowe ze względu na ich rozwijający się układ odpornościowy oraz tendencję do eksplorowania świata poprzez dotyk. Mogą łatwo przenieść wirusa z jednej części ciała na drugą, na przykład poprzez drapanie istniejącej kurzajki i dotykanie innej, niezainfekowanej skóry. Warto również zaznaczyć, że niektóre osoby mają większą predyspozycję do rozwoju kurzajek, niezależnie od wieku, co może być związane z genetyką lub innymi czynnikami wpływającymi na ich układ odpornościowy.
Główne przyczyny powstawania kurzajek i czynniki ryzyka
Kluczowym czynnikiem odpowiedzialnym za powstawanie kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Ten wirus posiada zdolność do wnikania w naskórek poprzez drobne skaleczenia, zadrapania czy otarcia skóry. Gdy wirus dostanie się do komórek skóry, zaczyna się namnażać, powodując ich nieprawidłowy wzrost i prowadząc do powstania charakterystycznych, grudkowatych zmian. Istnieje wiele typów wirusa HPV, a różne typy preferują różne obszary ciała, co tłumaczy zróżnicowanie lokalizacji kurzajek.
Czynniki sprzyjające zakażeniu wirusem HPV i rozwojowi kurzajek są liczne. Do najważniejszych należy osłabienie układu odpornościowego. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych po przeszczepach organów, czy też osoby zakażone wirusem HIV, są bardziej podatne na rozwój i utrzymywanie się infekcji HPV. Długotrwały stres, niedożywienie, a także niektóre choroby autoimmunologiczne mogą również negatywnie wpływać na zdolność organizmu do walki z wirusem.
Wilgotne środowisko jest doskonałym miejscem dla wirusa HPV. Dlatego też, miejsca takie jak baseny, sauny, siłownie, publiczne prysznice i przebieralnie stanowią potencjalne źródło infekcji. Chodzenie boso w tych miejscach znacząco zwiększa ryzyko zakażenia, ponieważ skóra stóp jest wtedy bezpośrednio narażona na kontakt z wirusem obecnym na podłodze czy innych powierzchniach. Nawet drobne pęknięcia na skórze stóp mogą stanowić bramę dla wirusa.
- Bezpośredni kontakt z osobą zakażoną: Wirus HPV przenosi się przez kontakt skóra do skóry. Dotknięcie kurzajki lub miejsca, gdzie znajduje się wirus, może prowadzić do zakażenia.
- Kontakt z zakażonymi powierzchniami: Wirus może przetrwać na przedmiotach i powierzchniach, takich jak ręczniki, buty, podłogi w miejscach publicznych (np. baseny, siłownie), co również sprzyja przenoszeniu infekcji.
- Uszkodzona skóra: Otwarte rany, skaleczenia, zadrapania czy nawet sucha, popękana skóra ułatwiają wirusowi wniknięcie do organizmu.
- Osłabiony układ odpornościowy: Osoby z obniżoną odpornością, wynikającą z chorób, przyjmowanych leków lub stresu, są bardziej podatne na rozwój kurzajek.
- Częste nawracanie: Nawet po wyleczeniu, kurzajki mogą powracać, szczególnie jeśli układ odpornościowy nie zwalczył całkowicie wirusa lub doszło do ponownego zakażenia.
Gdzie najczęściej pojawiają się kurzajki i jak je rozpoznać
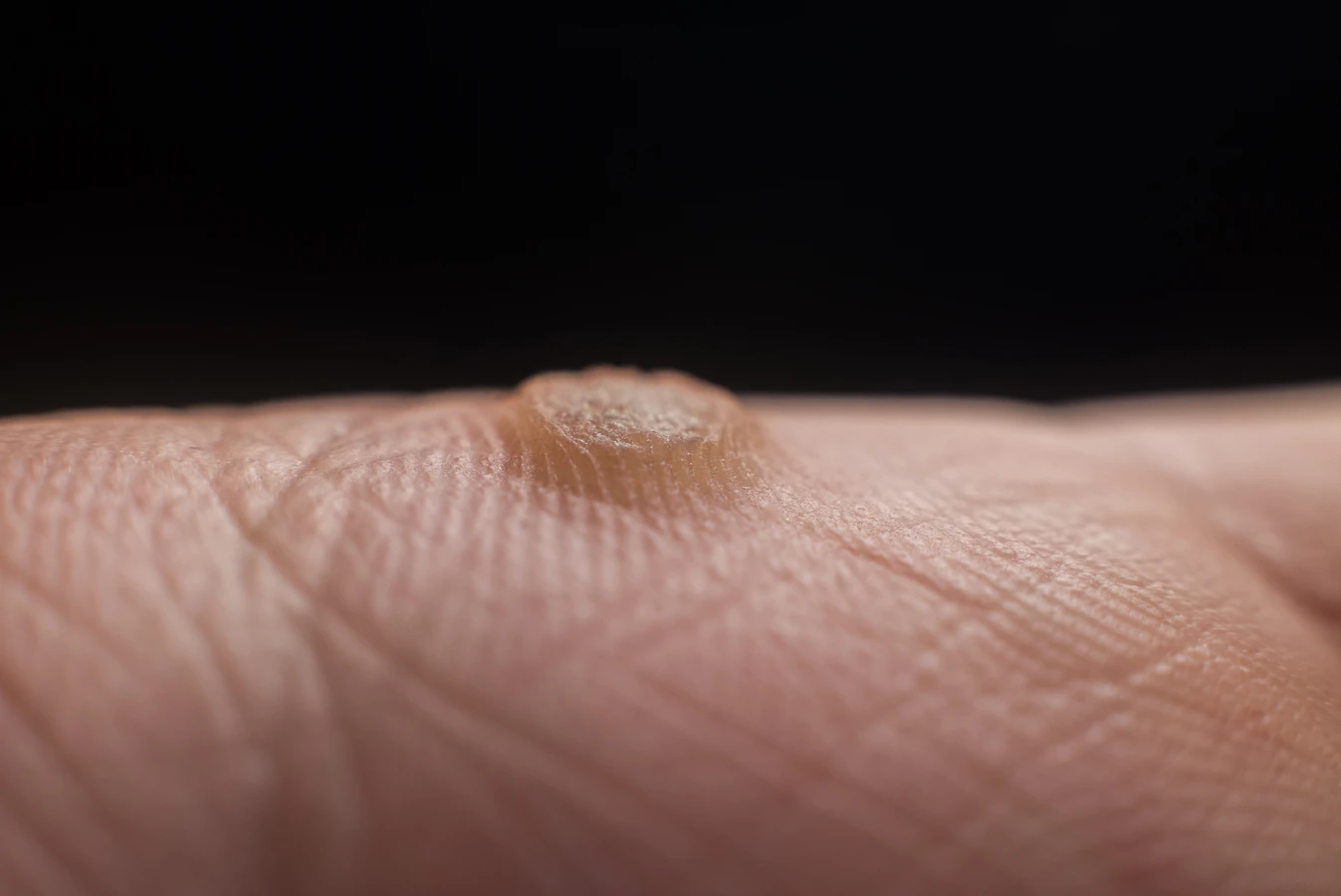
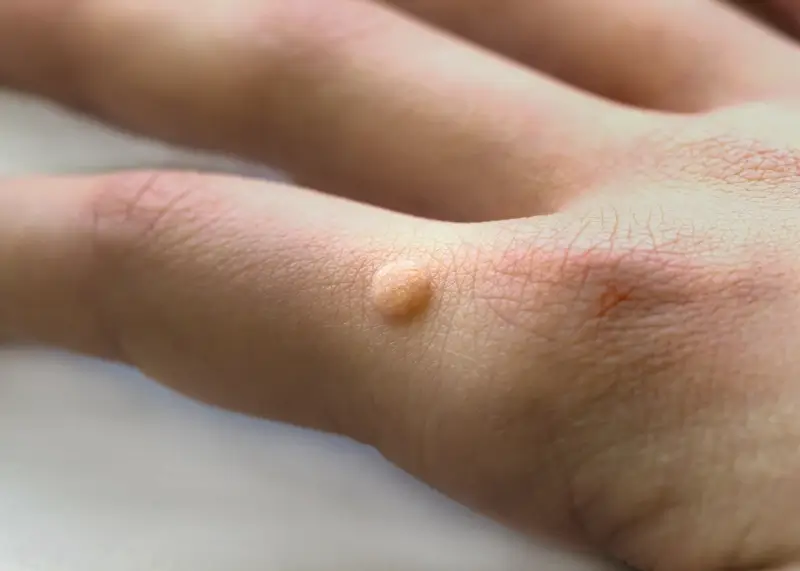
Kurzajki mogą pojawić się praktycznie na każdej części ciała, jednak istnieją lokalizacje, gdzie występują one znacznie częściej. Najbardziej powszechne są kurzajki zlokalizowane na dłoniach i palcach. Mogą przybierać formę pojedynczych, niewielkich grudek, często o szorstkiej, nierównej powierzchni, czasem z widocznymi czarnymi punktami – są to zatkane naczynia krwionośne. Na dłoniach i palcach mogą występować kurzajki zwykłe, które są najbardziej typową formą brodawek.
Szczególnie uciążliwe i bolesne są kurzajki stóp, zwane brodawkami podeszwowymi. Często rosną do wewnątrz z powodu nacisku ciężaru ciała, co może powodować dyskomfort podczas chodzenia. Mogą być mylone z odciskami, jednak charakterystyczna, chropowata powierzchnia i czasem obecność czarnych kropek odróżniają je od typowych odcisków. Mogą występować pojedynczo lub tworzyć grupy, tworząc tzw. „mozaikowe” brodawki.
Inne częste lokalizacje to okolice twarzy, zwłaszcza u dzieci (kurzajki płaskie, które są zazwyczaj mniejsze, gładkie i mają płaski wierzch), łokcie, kolana oraz okolice narządów płciowych (brodawki płciowe, zwane kłykcinami kończystymi, które są spowodowane przez inne typy wirusa HPV i wymagają specyficznego leczenia). Ważne jest, aby potrafić odróżnić kurzajkę od innych zmian skórnych, takich jak znamiona, brodawki łojotokowe czy zmiany zakaźne innego pochodzenia. W razie wątpliwości zawsze należy skonsultować się z lekarzem.
Jak można zapobiegać powstawaniu kurzajek w codziennym życiu
Zapobieganie kurzajkom opiera się głównie na minimalizowaniu kontaktu z wirusem HPV i dbaniu o higienę osobistą. Jednym z najskuteczniejszych sposobów jest unikanie chodzenia boso w miejscach publicznych, które są potencjalnie zakażone. Dotyczy to przede wszystkim basenów, saun, wspólnych pryszniców, przebieralni, a także siłowni. Noszenie klapek lub innego obuwia ochronnego stanowi barierę, która zapobiega bezpośredniemu kontaktowi skóry stóp z wirusem obecnym na podłodze.
Kolejnym ważnym aspektem jest utrzymywanie skóry w dobrej kondycji. Zdrowa, nieuszkodzona skóra jest naturalną barierą ochronną przed wirusami. Należy dbać o odpowiednie nawilżenie skóry, szczególnie dłoni i stóp, aby zapobiegać powstawaniu pęknięć i otarć, przez które wirus mógłby łatwo wniknąć. Unikanie nadmiernego kontaktu z wodą, która może osłabiać barierę ochronną skóry, również jest zalecane.
W przypadku posiadania aktywnych kurzajek, kluczowe jest unikanie ich drapania, gryzienia czy rozdrapywania. Takie działania mogą prowadzić do rozsiewania wirusa na inne części ciała lub do zakażenia innych osób. Należy również unikać wspólnego korzystania z ręczników, obuwia czy narzędzi do pielęgnacji paznokci, jeśli mamy podejrzenie, że mogą być zakażone. W przypadku dzieci, edukacja na temat higieny i unikania kontaktu z kurzajkami jest równie ważna.
- Zachowanie podstawowej higieny: Regularne mycie rąk, zwłaszcza po kontakcie z miejscami publicznymi, jest kluczowe w ograniczaniu rozprzestrzeniania się wirusów.
- Unikanie samodzielnego leczenia niepewnych zmian: Jeśli nie jesteśmy pewni, czy dana zmiana to kurzajka, nie należy jej samodzielnie usuwać, gdyż można pogorszyć stan lub spowodować infekcję. Warto skonsultować się z lekarzem.
- Stosowanie środków ochronnych w miejscach publicznych: Noszenie obuwia ochronnego w basenach, saunach i na siłowniach jest jedną z najprostszych i najskuteczniejszych metod zapobiegania zakażeniu wirusem HPV.
- Wzmocnienie układu odpornościowego: Zdrowa dieta, aktywność fizyczna i odpowiednia ilość snu wspierają naturalne mechanizmy obronne organizmu, czyniąc go bardziej odpornym na infekcje wirusowe.
- Szczepienia przeciwko HPV: Chociaż szczepienia te są przede wszystkim ukierunkowane na zapobieganie nowotworom wywoływanym przez niektóre typy wirusa HPV, mogą również zmniejszyć ryzyko rozwoju niektórych typów brodawek, w tym brodawek płciowych.
Kiedy należy udać się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można leczyć domowymi sposobami, istnieją sytuacje, w których konsultacja lekarska jest nie tylko wskazana, ale wręcz konieczna. Przede wszystkim, jeśli nie jesteś pewien, czy zmiana skórna, którą posiadasz, to na pewno kurzajka. Niektóre inne schorzenia skórne, jak np. znamiona barwnikowe, brodawki łojotokowe, czy nawet zmiany nowotworowe, mogą na początku przypominać kurzajki. Samodzielne próby usunięcia czegoś, co nie jest kurzajką, mogą prowadzić do powikłań, bólu, infekcji, a w skrajnych przypadkach do rozwoju groźniejszych zmian.
Należy również zgłosić się do lekarza, jeśli kurzajki są bardzo liczne, szybko się rozprzestrzeniają, lub jeśli ich obecność powoduje znaczący dyskomfort, ból, krwawienie, lub utrudnia codzienne funkcjonowanie, na przykład podczas chodzenia (w przypadku brodawek podeszwowych). Szczególnie niepokojące mogą być kurzajki zlokalizowane na twarzy, w okolicach narządów płciowych lub w miejscach, gdzie łatwo dochodzi do podrażnień. W takich przypadkach lekarz może zaproponować bardziej skuteczne metody leczenia, niedostępne w domowych warunkach.
Osoby z osłabionym układem odpornościowym, na przykład po przeszczepach narządów, osoby zakażone wirusem HIV, czy pacjenci przyjmujący leki immunosupresyjne, powinny zgłaszać się do lekarza przy pierwszych objawach kurzajek. U tych osób wirus HPV może być bardziej agresywny, a zmiany trudniejsze do zwalczenia, co może prowadzić do poważniejszych problemów zdrowotnych. Wczesna interwencja medyczna jest wówczas kluczowa dla skutecznego leczenia i zapobiegania powikłaniom.
Jakie są dostępne metody leczenia kurzajek
Leczenie kurzajek może obejmować zarówno metody domowe, jak i te dostępne w gabinecie lekarskim. W aptekach dostępne są preparaty bez recepty, najczęściej na bazie kwasu salicylowego lub kwasu mlekowego. Działają one poprzez stopniowe złuszczanie naskórka, w którym znajduje się wirus. Stosowanie tych preparatów wymaga systematyczności i cierpliwości, a efektów można spodziewać się po kilku tygodniach. Ważne jest, aby stosować je wyłącznie na kurzajkę, omijając zdrową skórę wokół, aby uniknąć podrażnień.
Krioterapia, czyli zamrażanie kurzajek za pomocą ciekłego azotu, jest jedną z najczęściej stosowanych metod w gabinetach lekarskich. Zabieg ten powoduje zniszczenie komórek zainfekowanych wirusem. Procedura może być nieco bolesna i zazwyczaj wymaga kilku powtórzeń w odstępach kilkutygodniowych. Po zabiegu może pojawić się pęcherz, a następnie strupek, który odpada po pewnym czasie, usuwając wraz z nim kurzajkę.
Inne metody leczenia dostępne u lekarza to elektrokoagulacja (wypalanie kurzajki prądem), łyżeczkowanie (mechaniczne usunięcie kurzajki) oraz laseroterapia. W niektórych przypadkach lekarz może również zastosować specjalistyczne leki na receptę, które mają silniejsze działanie przeciwwirusowe lub immunomodulujące, stymulując układ odpornościowy do walki z infekcją. Wybór metody leczenia zależy od rodzaju, lokalizacji i liczby kurzajek, a także od indywidualnych predyspozycji pacjenta.
Jakie są długoterminowe skutki infekcji wirusem brodawczaka ludzkiego
Długoterminowe skutki infekcji wirusem brodawczaka ludzkiego (HPV) są zróżnicowane i zależą od typu wirusa, który zainfekował organizm, a także od stanu układu odpornościowego danej osoby. W większości przypadków, układ odpornościowy jest w stanie skutecznie zwalczyć wirusa w ciągu kilku miesięcy do dwóch lat, nie pozostawiając żadnych trwałych śladów. Jednakże, niektóre typy wirusa HPV są szczególnie niebezpieczne i mogą prowadzić do poważnych konsekwencji zdrowotnych, które ujawniają się po latach.
Najbardziej znanym długoterminowym skutkiem infekcji niektórymi typami HPV jest rozwój nowotworów. Wirusy te są główną przyczyną raka szyjki macicy u kobiet, ale mogą również prowadzić do rozwoju raka pochwy, sromu, prącia, odbytu, a także raka gardła i jamy ustnej. Ryzyko rozwoju tych nowotworów jest znacznie wyższe u osób, których układ odpornościowy nie jest w stanie skutecznie wyeliminować wirusa. Właśnie dlatego tak ważne są regularne badania przesiewowe, takie jak cytologia dla kobiet.
Poza ryzykiem nowotworowym, niektóre typy HPV mogą powodować przewlekłe problemy zdrowotne. Na przykład, brodawki płciowe, choć zazwyczaj nie są groźne dla życia, mogą być nawracające i trudne do całkowitego wyleczenia, powodując dyskomfort psychiczny i fizyczny. W rzadkich przypadkach, wirusy HPV mogą prowadzić do innych problemów skórnych lub śluzówkowych, które wymagają długotrwałego leczenia i obserwacji. Dlatego też, profilaktyka, w tym szczepienia przeciwko HPV, odgrywa kluczową rolę w zapobieganiu tym długoterminowym konsekwencjom.