Aktualizacja 22 marca 2026
Kurzajki, znane również jako brodawki, to powszechna dolegliwość skórna, która może pojawić się w niemal każdym miejscu na ciele. Ich pojawienie się często bywa źródłem niepokoju i dyskomfortu, dlatego tak ważne jest zrozumienie przyczyn ich powstawania oraz sposobów rozpoznawania. Głównym winowajcą kurzajek jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto jego typów, a każdy z nich ma tendencję do atakowania określonych obszarów skóry. Niektóre typy HPV preferują skórę dłoni i stóp, prowadząc do powstania brodawek zwykłych i podeszwowych, podczas gdy inne mogą powodować zmiany na narządach płciowych czy twarzy. Wirus ten jest bardzo zaraźliwy i przenosi się przez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zanieczyszczonymi powierzchniami, takimi jak ręczniki, obuwie czy podłogi w miejscach publicznych, np. na basenach czy siłowniach.
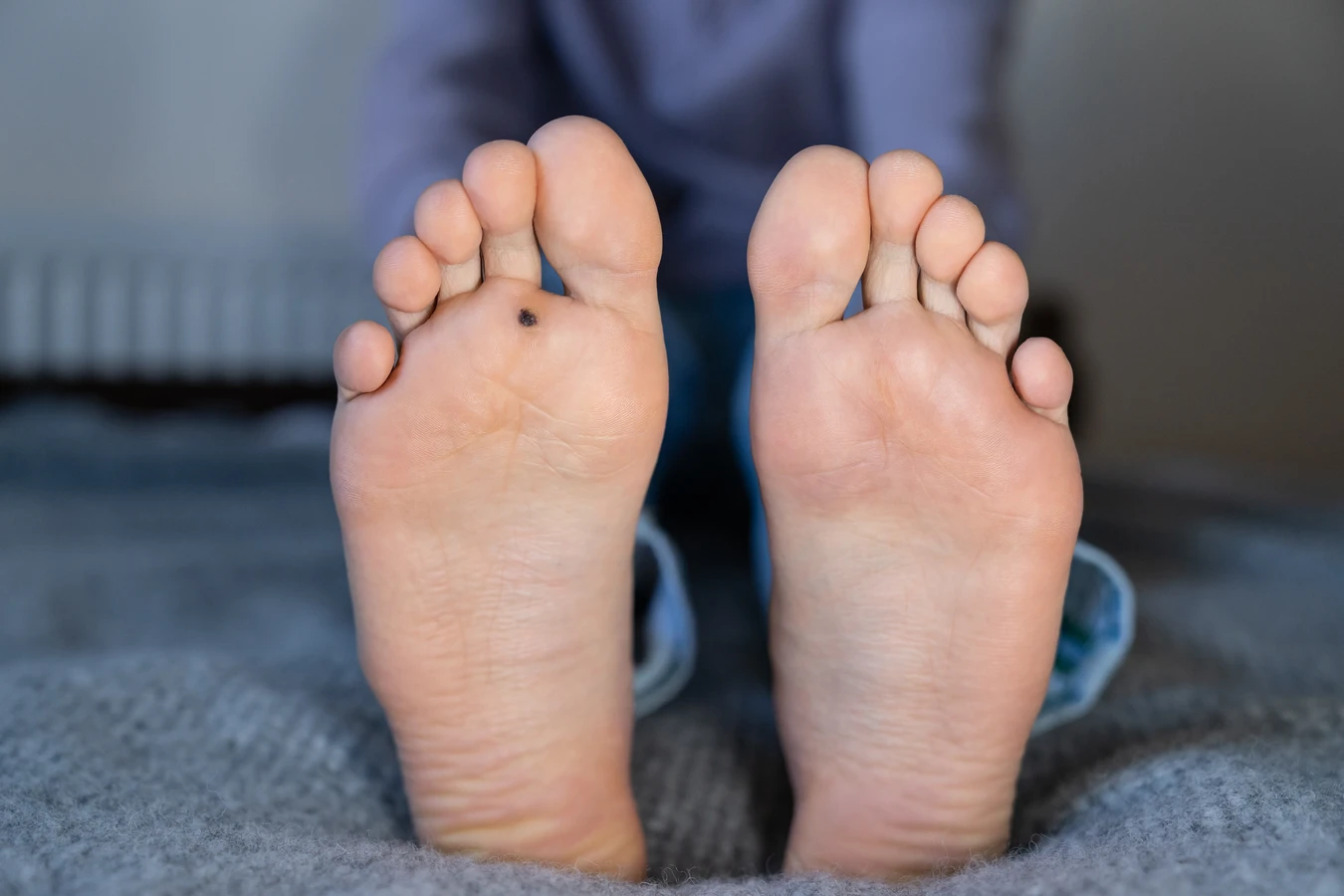
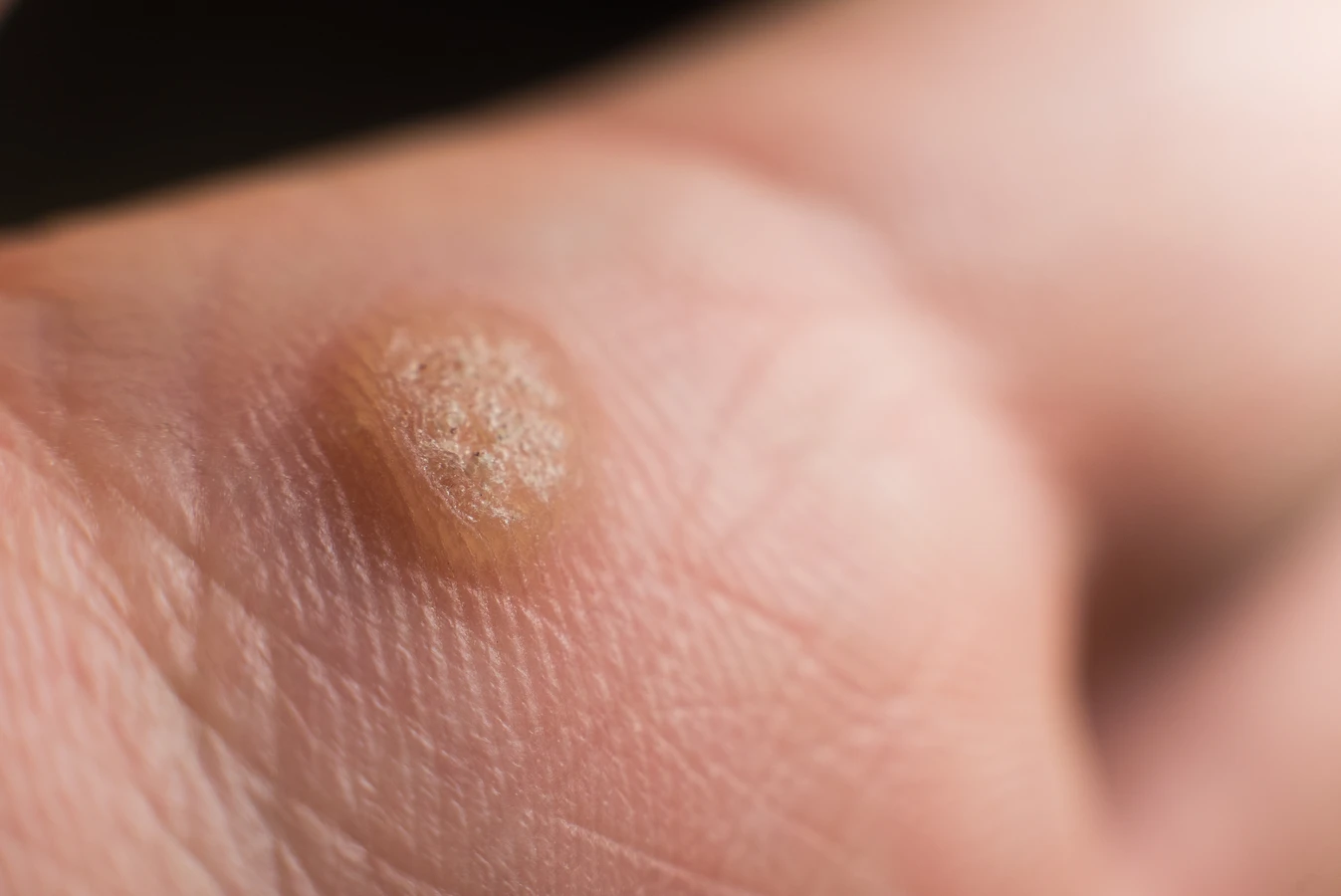
Rozpoznanie kurzajki zazwyczaj nie stanowi większego problemu dla doświadczonego dermatologa, ale osoby niezaznajomione z tematem mogą mieć trudności z odróżnieniem ich od innych zmian skórnych. Typowe kurzajki mają zazwyczaj szorstką, nierówną powierzchnię i mogą być lekko uniesione nad poziom skóry. Ich kolor może się wahać od cielistego, przez szary, aż po ciemnobrązowy. Czasami na ich powierzchni można dostrzec drobne czarne punkciki, które są w rzeczywistości zatkanych naczyń krwionośnych. Lokalizacja kurzajek również może być wskazówką. Najczęściej pojawiają się na palcach, dłoniach, łokciach, kolanach, a także na stopach, zwłaszcza w miejscach narażonych na ucisk i otarcia, jak pięty czy podeszwy. Warto pamiętać, że kurzajki mogą być mylone z odciskami, modzelami, a nawet złośliwymi zmianami skórnymi, dlatego w przypadku wątpliwości zawsze należy skonsultować się z lekarzem.
Od czego zaczyna się problem kurzajek i kto jest najbardziej narażony
Pojawienie się kurzajek jest ściśle związane z ekspozycją na wirusa HPV. Wirus ten żyje w środowisku, ale do zakażenia dochodzi zazwyczaj poprzez kontakt bezpośredni z zainfekowaną skórą. Nawet drobne skaleczenia, otarcia czy pęknięcia naskórka stanowią bramę dla wirusa do wniknięcia do organizmu. Po zakażeniu wirus może pozostawać w ukryciu przez kilka tygodni, a nawet miesięcy, zanim pojawi się widoczna zmiana skórna. Okres inkubacji jest zmienny i zależy od indywidualnej odporności organizmu oraz typu wirusa. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub zakażenia wirusem HIV, są bardziej podatne na zakażenie i mogą rozwijać więcej zmian, które są trudniejsze do leczenia.
Szczególną grupę ryzyka stanowią dzieci, których układ odpornościowy nie jest jeszcze w pełni rozwinięty, co czyni je bardziej podatnymi na infekcje wirusowe. Często przenoszą one wirusa między sobą w przedszkolach i szkołach. Również osoby aktywnie korzystające z miejsc publicznych, gdzie panuje wilgotne środowisko sprzyjające przetrwaniu wirusa, takie jak baseny, siłownie, szatnie czy sauny, są bardziej narażone. Urazy skóry, nawet te niewielkie, zwiększają ryzyko zakażenia. Ważne jest, aby pamiętać, że kurzajki mogą być przenoszone z jednej części ciała na inną u tej samej osoby. Na przykład, drapanie kurzajki na dłoni może prowadzić do powstania nowych zmian na innych częściach ciała.
Jakie są główne przyczyny powstawania kurzajek wirusowych
Jak już wspomniano, podstawową i niezmienną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Ten wirus jest niezwykle powszechny i występuje w setkach odmian. Wniknięcie wirusa do organizmu następuje najczęściej poprzez drobne uszkodzenia naskórka, takie jak zadrapania, skaleczenia, pęknięcia skóry czy otarcia. Wirus ten uwielbia wilgotne i ciepłe środowisko, dlatego często można się z nim zetknąć w miejscach publicznych, takich jak baseny, publiczne prysznice, szatnie czy sauny. Bezpośredni kontakt ze skórą osoby zarażonej jest najczęstszą drogą transmisji, ale wirus może przetrwać również na przedmiotach, z którymi taka osoba miała kontakt – na przykład na ręcznikach, obuwiu czy narzędziach do manicure.
Czynniki sprzyjające rozwojowi kurzajek to przede wszystkim osłabiona odporność organizmu. Kiedy nasz układ immunologiczny jest w dobrej kondycji, jest w stanie skutecznie zwalczać wirusa i zapobiegać rozwojowi zmian skórnych. Jednak w przypadku spadku odporności, na przykład w wyniku stresu, braku snu, niedożywienia, chorób przewlekłych czy przyjmowania leków immunosupresyjnych, wirus ma ułatwione zadanie. Dzieci i młodzież, u których układ odpornościowy jest w fazie rozwoju, są szczególnie podatne na zakażenia wirusem HPV. Kolejnym istotnym czynnikiem jest uszkodzona bariera skórna. Sucha, popękana skóra, na przykład na stopach, jest bardziej podatna na wnikanie wirusa. Urazy mechaniczne, takie jak otarcia od butów czy skaleczenia, również ułatwiają wirusowi dostęp do głębszych warstw skóry, gdzie może się namnażać i powodować widoczne zmiany.
W jaki sposób można zarazić się kurzajkami i im zapobiegać
Zakażenie kurzajkami jest procesem, który wymaga kontaktu z wirusem HPV. Najczęściej dochodzi do niego poprzez bezpośredni kontakt ze skórą osoby zakażonej, która posiada aktywne zmiany. Dotknięcie brodawki, nawet nieświadomie, może skutkować przeniesieniem wirusa. Wirus może również przetrwać na przedmiotach i powierzchniach, z którymi stykała się osoba zainfekowana. Miejsca takie jak baseny, siłownie, sauny, szatnie, a nawet publiczne toalety, stanowią potencjalne źródło zakażenia, zwłaszcza jeśli powierzchnie są wilgotne. Niewielkie skaleczenia, zadrapania czy otarcia na skórze działają jak otwarte drzwi dla wirusa, ułatwiając mu wniknięcie do organizmu. Warto zaznaczyć, że wirus ten jest bardzo powszechny, a większość ludzi w ciągu swojego życia miała z nim styczność.
Zapobieganie kurzajkom opiera się głównie na higienie i unikaniu sytuacji sprzyjających zakażeniu. Przede wszystkim należy dbać o higienę osobistą, regularnie myjąc ręce. W miejscach publicznych, zwłaszcza tam, gdzie istnieje ryzyko kontaktu z wirusem, warto nosić obuwie ochronne – na przykład klapki na basenie czy pod prysznicem. Należy unikać bezpośredniego kontaktu ze skórą osób z widocznymi zmianami. Ważne jest również, aby dbać o stan skóry, nawilżając ją i chroniąc przed urazami. Unikanie drapania istniejących kurzajek jest kluczowe, aby zapobiec ich rozprzestrzenianiu się na inne części ciała. Systematyczne wzmacnianie odporności organizmu poprzez zdrową dietę, aktywność fizyczną i odpowiednią ilość snu również odgrywa istotną rolę w profilaktyce zakażeń wirusowych, w tym zakażeń HPV.
Jakie są rodzaje kurzajek i gdzie najczęściej występują na ciele
Kurzajki, choć wywoływane przez ten sam wirus HPV, mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele. Zrozumienie tych różnic jest pomocne w diagnozie i wyborze odpowiedniej metody leczenia. Najczęściej spotykane są brodawki zwykłe, które pojawiają się głównie na rękach i palcach, ale mogą wystąpić także na łokciach i kolanach. Charakteryzują się szorstką, grudkowatą powierzchnią i często są lekko uniesione ponad skórę. Brodawki podeszwowe, jak sama nazwa wskazuje, lokalizują się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często rosną do wewnątrz i mogą być bolesne, przybierając formę mozaiki drobnych brodawek z czarnymi punktami w środku. Często bywają mylone z odciskami.
Brodawki płaskie to zazwyczaj mniejsze, gładkie i lekko uniesione zmiany, które mogą pojawić się na twarzy, szyi, dłoniach i nogach. Mają tendencję do grupowania się i mogą mieć kolor skóry lub być lekko brązowe. Brodawki nitkowate (palczaste) to charakterystyczne, wydłużone narośla, które najczęściej pojawiają się na twarzy, wokół ust, nosa i oczu. Zwykle mają cielisty kolor i mogą być dość irytujące. Wreszcie, brodawki narządów płciowych, czyli kłykciny kończyste, są spowodowane specyficznymi typami HPV i pojawiają się w okolicach intymnych, mogą przybierać postać kalafiorowatych narośli. Należy pamiętać, że każda niepokojąca zmiana skórna wymaga konsultacji z lekarzem, aby wykluczyć inne, poważniejsze schorzenia.
Gdy pojawią się kurzajki od czego zacząć leczenie domowymi sposobami
Gdy na skórze pojawią się niepokojące zmiany przypominające kurzajki, wiele osób zastanawia się, od czego zacząć leczenie, często sięgając po domowe metody. Ważne jest, aby podejść do tego tematu z rozwagą i świadomością, że nie wszystkie domowe sposoby są skuteczne, a niektóre mogą nawet pogorszyć stan skóry lub prowadzić do infekcji. Jedną z popularnych metod jest stosowanie kwasu salicylowego, który jest dostępny w aptekach w formie płynów, maści czy plastrów. Działa on keratolitycznie, czyli zmiękcza i usuwa zrogowaciałą warstwę skóry, stopniowo niszcząc brodawkę. Przed zastosowaniem preparatu warto zmiękczyć skórę w ciepłej wodzie, a następnie delikatnie zetrzeć naskórek pilniczkiem lub pumeksem, aby ułatwić działanie leku.
Inną często polecaną metodą jest stosowanie octu jabłkowego. Zmoczenie wacika octem i przyłożenie go do kurzajki na noc, zabezpieczając plastrem, ma spowodować stopniowe jej usychanie. Należy jednak być ostrożnym, ponieważ ocet może podrażniać zdrową skórę wokół zmiany. Niektórzy zwolennicy medycyny naturalnej proponują również stosowanie czosnku, cebuli lub soku z cytryny, przykładając je do brodawki. Warto jednak pamiętać, że skuteczność tych metod jest często niepotwierdzona naukowo, a ich działanie może być minimalne. Bez względu na wybraną metodę, kluczowe jest cierpliwość i systematyczność, ponieważ leczenie kurzajek, nawet domowymi sposobami, może trwać wiele tygodni. W przypadku braku poprawy, nasilenia objawów lub pojawienia się bólu, należy bezzwłocznie skonsultować się z lekarzem dermatologiem, który dobierze odpowiednią terapię.
Kiedy należy udać się do lekarza w sprawie kurzajek i jakie są opcje leczenia
Chociaż wiele kurzajek można próbować leczyć samodzielnie w domu, istnieją pewne sytuacje, w których wizyta u lekarza jest absolutnie konieczna. Przede wszystkim, jeśli kurzajki pojawiają się w nietypowych miejscach, takich jak narządy płciowe, lub jeśli są liczne, bolesne, krwawiące lub wykazują szybki wzrost, należy natychmiast zgłosić się do specjalisty. Dotyczy to również sytuacji, gdy pacjent ma obniżoną odporność z powodu chorób przewlekłych (np. cukrzycy) lub przyjmowania leków immunosupresyjnych, ponieważ w takich przypadkach kurzajki mogą stanowić poważniejsze zagrożenie. Wszelkie wątpliwości co do charakteru zmiany skórnej, zwłaszcza jeśli przypomina ona inne, potencjalnie groźne zmiany, również powinny skłonić do konsultacji lekarskiej.
Lekarz dermatolog dysponuje szerokim wachlarzem metod leczenia kurzajek, które są zazwyczaj bardziej skuteczne i szybsze niż domowe sposoby. Jedną z najczęściej stosowanych metod jest kriochirurgia, czyli wymrażanie brodawki ciekłym azotem. Zabieg ten jest zazwyczaj krótki, ale może wymagać kilku powtórzeń. Inne opcje obejmują elektrokoagulację (wypalanie prądem), łyżeczkowanie (mechaniczne usunięcie) lub laseroterapię, która jest precyzyjna i skuteczna. W leczeniu opornym lub rozległych zmian lekarz może zastosować preparaty na receptę, zawierające silniejsze kwasy lub substancje immunomodulujące, które stymulują układ odpornościowy do walki z wirusem. Czasami stosuje się również leczenie ogólne, doustnymi lekami, które wspomagają odpowiedź immunologiczną organizmu przeciwko wirusowi HPV. Wybór metody leczenia zależy od wielkości, lokalizacji i liczby kurzajek, a także od indywidualnych cech pacjenta.
Jakie są długoterminowe skutki nieleczonych kurzajek i czy są groźne
Chociaż kurzajki zazwyczaj nie stanowią bezpośredniego zagrożenia dla zdrowia, ich lekceważenie i brak leczenia mogą prowadzić do szeregu nieprzyjemnych konsekwencji. Przede wszystkim, nieleczone brodawki mają tendencję do rozprzestrzeniania się. Wirus HPV może łatwo przenosić się na inne obszary skóry, prowadząc do powstania kolejnych, liczniejszych zmian. Może to być szczególnie problematyczne w przypadku kurzajek na stopach, które mogą się mnożyć, tworząc bolesne skupiska, utrudniające chodzenie i dobieranie obuwia. W niektórych przypadkach, zwłaszcza gdy kurzajki są często drażnione lub uszkadzane, mogą ulec nadkażeniu bakteryjnemu, co prowadzi do stanu zapalnego, bólu i wydłużenia procesu gojenia.
Długotrwałe utrzymywanie się kurzajek może również mieć negatywny wpływ na samopoczucie psychiczne. Są one często postrzegane jako defekt estetyczny, co może prowadzić do obniżenia samooceny, zwłaszcza jeśli pojawiają się w widocznych miejscach, takich jak dłonie czy twarz. Wstyd i dyskomfort mogą skłaniać do unikania kontaktów społecznych lub pewnych aktywności. Chociaż większość kurzajek jest łagodna, istnieje bardzo rzadkie ryzyko, że niektóre typy wirusa HPV, zwłaszcza te przenoszone drogą płciową, mogą w bardzo odległej przyszłości przyczynić się do rozwoju zmian nowotworowych. Dlatego, mimo że większość kurzajek nie jest groźna, ich leczenie jest zalecane w celu zapobiegania powikłaniom, poprawy komfortu życia i eliminacji potencjalnego ryzyka.
Czy można całkowicie pozbyć się kurzajek i jak zapobiec ich nawrotom
Całkowite pozbycie się kurzajek jest możliwe, ale wymaga cierpliwości i często zastosowania odpowiedniej terapii. Kluczem do sukcesu jest nie tylko usunięcie widocznych zmian, ale również zwalczenie wirusa HPV, który je wywołuje. Nawet po skutecznym leczeniu, wirus może pozostać w organizmie w stanie uśpienia, co stwarza ryzyko nawrotu. Dlatego po zakończeniu terapii ważne jest dalsze przestrzeganie zasad profilaktyki i dbanie o mocny układ odpornościowy.
Aby zapobiec nawrotom kurzajek, należy przede wszystkim utrzymywać wysoki poziom higieny osobistej, regularnie myjąc ręce i unikając dzielenia się osobistymi przedmiotami, takimi jak ręczniki czy obuwie. W miejscach publicznych, gdzie ryzyko zakażenia jest większe, warto zawsze nosić klapki lub inne obuwie ochronne. Dbanie o skórę, utrzymywanie jej nawilżonej i chronienie przed urazami, również zmniejsza podatność na infekcje wirusowe. Wzmocnienie ogólnej odporności organizmu poprzez zdrową dietę, regularną aktywność fizyczną, odpowiednią ilość snu i unikanie stresu jest fundamentalne w walce z wirusem HPV. W przypadku osób, które miały nawracające problemy z kurzajkami, lekarz może zalecić profilaktyczne stosowanie preparatów wzmacniających skórę lub wspomagających układ odpornościowy. Ważne jest, aby w przypadku pojawienia się nowych zmian niezwłocznie podjąć działania, aby zapobiec ich dalszemu rozprzestrzenianiu się.