Aktualizacja 22 marca 2026
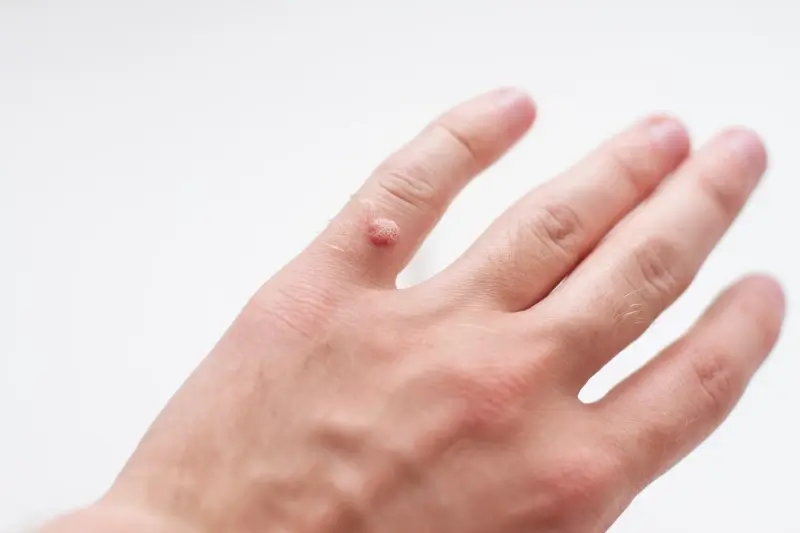
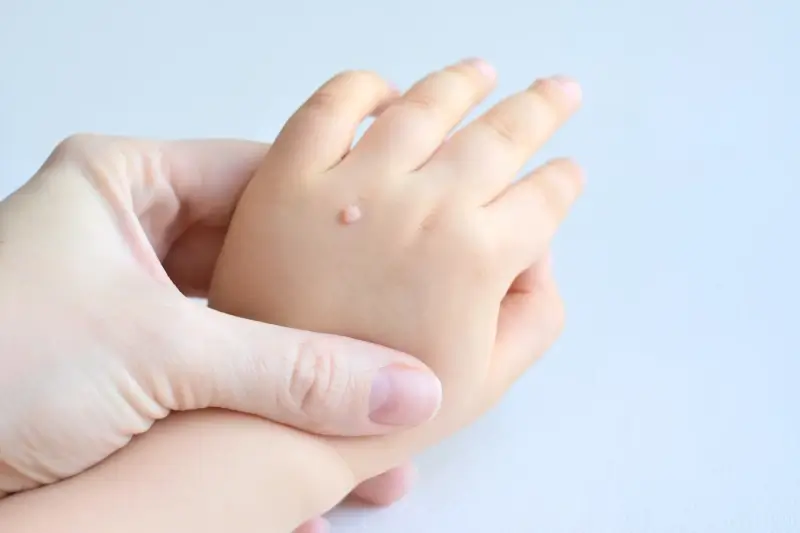
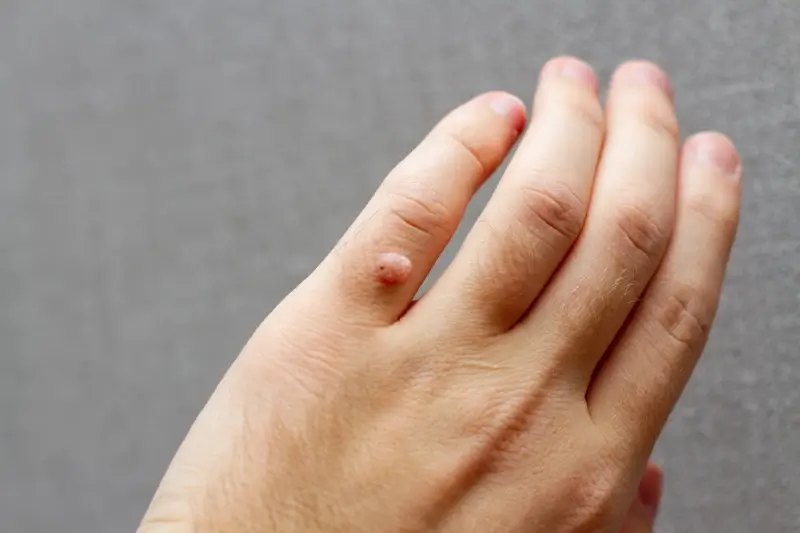
Kurzajki, znane również jako brodawki zwyczajne, to powszechnie występujące zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Te niegroźne, choć uciążliwe narośla mogą pojawić się w zasadzie na każdej części ciała, najczęściej jednak lokalizują się na dłoniach, palcach oraz stopach. Ich pojawienie się jest wynikiem infekcji wirusowej, która wnika do organizmu przez drobne skaleczenia lub otarcia naskórka. Wirus HPV uszkadza komórki skóry, prowadząc do ich nadmiernego rozrostu i tworzenia charakterystycznych, nierównych zmian. Choć sami wirusy HPV są niewidoczne gołym okiem, to skutki ich działania – kurzajki – są bardzo widoczne. Ich wygląd może być zróżnicowany – od małych, płaskich grudek po większe, brodawkowe wyrostki o chropowatej powierzchni. Często mają one kolor zbliżony do naturalnego koloru skóry, choć czasem mogą przybierać lekko szarawy lub brązowawy odcień. Charakterystyczną cechą kurzajek jest ich szorstka, nierówna powierzchnia, która może przypominać kalafior lub brokuła w miniaturze. Niektóre kurzajki, zwłaszcza te na stopach, mogą być spłaszczone przez nacisk podczas chodzenia, a ich powierzchnia może być pokryta drobnymi, czarnymi punkcikami, które są w rzeczywistości zatrzymanymi naczyniami krwionośnymi. Zrozumienie, czym są kurzajki i jak je rozpoznać, jest pierwszym krokiem do skutecznego poradzenia sobie z tym problemem, który dotyka miliony ludzi na całym świecie, niezależnie od wieku.
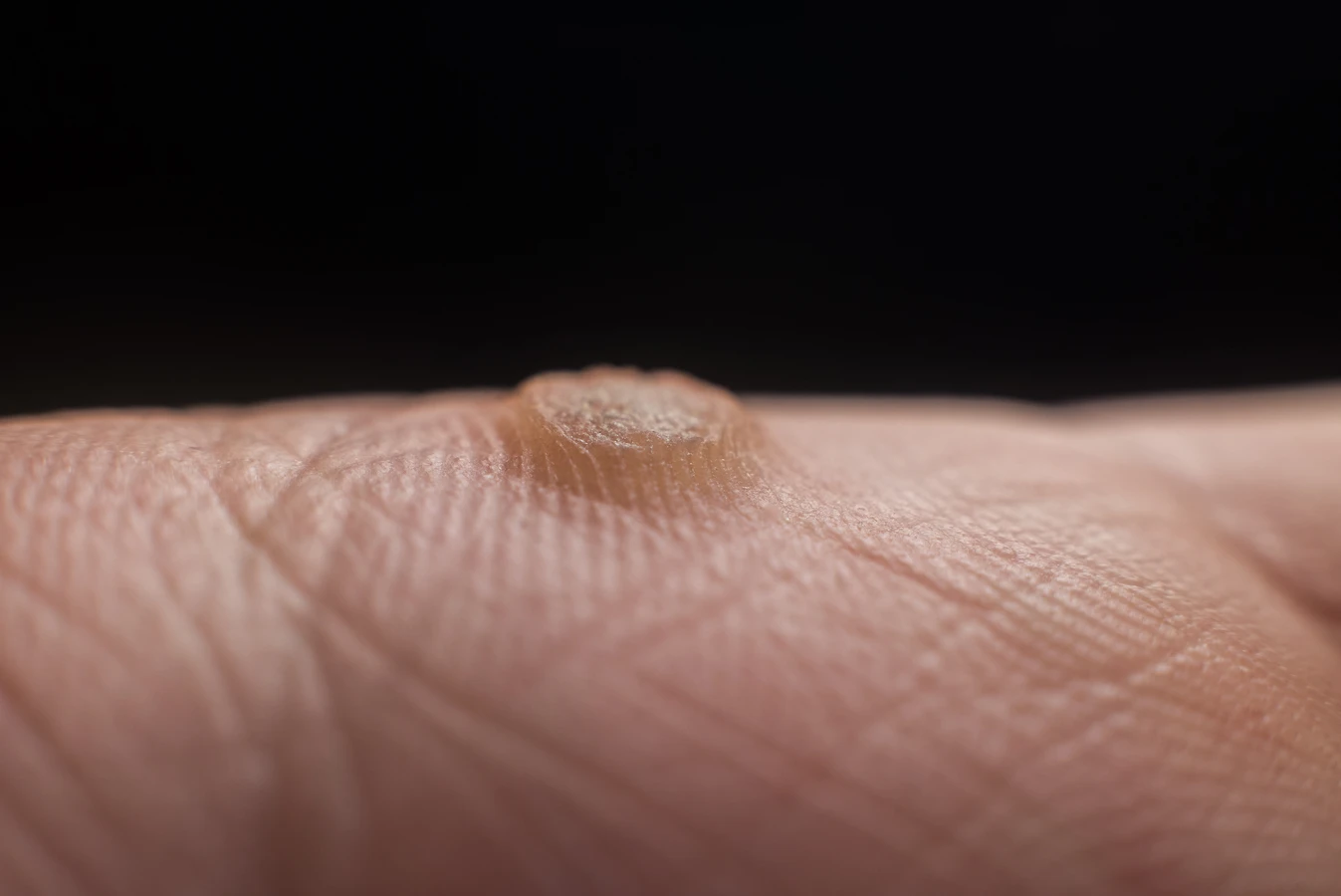
Rozpoznanie kurzajki często nie stanowi dużego wyzwania, ze względu na jej specyficzny wygląd. Najczęściej pojawiają się jako twarde, uniesione nad powierzchnię skóry narośla. Ich powierzchnia jest zazwyczaj szorstka i nierówna, co odróżnia je od innych zmian skórnych. Wielkość kurzajek może być bardzo zróżnicowana, od niewielkich, ledwo zauważalnych grudek o średnicy kilku milimetrów, po większe skupiska, które mogą się ze sobą zlewać, tworząc większe ogniska. Kolor kurzajek zazwyczaj przypomina barwę otaczającej skóry, ale mogą one przybierać też odcienie beżu, różu, a nawet brązu. Na dłoniach i palcach kurzajki często przybierają formę niewielkich, lekko uniesionych guzków. Na stopach, ze względu na ciągły ucisk podczas chodzenia, mogą rozwijać się jako brodawki podeszwowe, które są spłaszczone i często wrastają w głąb skóry, co może powodować ból przy chodzeniu. Charakterystyczną cechą brodawek podeszwowych są czarne punkciki widoczne na ich powierzchni – są to drobne, zakrzepłe naczynia krwionośne, które doprowadzają składniki odżywcze do narośli. Warto zaznaczyć, że kurzajki mogą być mylone z innymi zmianami skórnymi, takimi jak odciski, modzele czy nawet niektóre zmiany nowotworowe. Dlatego w przypadku wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem dermatologiem. Szybka i trafna diagnoza jest kluczowa dla dalszego leczenia i zapobiegania rozprzestrzenianiu się infekcji.
Przyczyny powstawania kurzajek i czynniki zwiększające ryzyko infekcji
Główną przyczyną powstawania kurzajek jest zakażenie wirusem brodawczaka ludzkiego (HPV). Istnieje ponad 100 różnych typów wirusa HPV, a około 30 z nich może powodować zmiany skórne, w tym kurzajki. Wirus ten jest bardzo powszechny i łatwo przenosi się przez bezpośredni kontakt skóra do skóry lub przez kontakt z zakażonymi powierzchniami. Drobne skaleczenia, zadrapania, otarcia czy pęknięcia naskórka stanowią idealną bramę wejścia dla wirusa do organizmu. Po wniknięciu do komórek naskórka, wirus HPV zaczyna się namnażać, powodując niekontrolowany wzrost komórek skóry, co manifestuje się jako kurzajka. Wirus HPV jest bardzo odporny i może przetrwać na powierzchniach takich jak podłogi w miejscach publicznych (np. baseny, szatnie), ręczniki, obuwie czy nawet przyrządy do manicure i pedicure. Okres inkubacji wirusa, czyli czas od zakażenia do pojawienia się widocznej kurzajki, może być różny – od kilku tygodni do nawet kilku miesięcy. Nie każdy kontakt z wirusem HPV prowadzi do powstania kurzajki. Wiele osób jest nosicielami wirusa, ale ich układ odpornościowy skutecznie zwalcza infekcję, zanim pojawi się jakikolwiek objaw. Istnieją jednak czynniki, które znacząco zwiększają ryzyko zachorowania i rozwoju kurzajek. Osłabiony układ odpornościowy, na przykład w wyniku chorób przewlekłych, stresu, niedożywienia czy przyjmowania leków immunosupresyjnych, sprawia, że organizm ma mniejsze szanse na skuteczne zwalczenie wirusa. Długotrwałe moczenie skóry, na przykład w wyniku pracy w wilgotnym środowisku lub częstego przebywania w wodzie, może uszkadzać barierę ochronną skóry, ułatwiając wirusowi wniknięcie. Noszenie ciasnego, nieprzewiewnego obuwia, zwłaszcza w połączeniu z wilgotnym środowiskiem, sprzyja rozwojowi kurzajek na stopach. Podobnie, korzystanie z publicznych pryszniców, basenów czy siłowni bez odpowiedniego obuwia ochronnego, zwiększa ryzyko zakażenia. Dzieci i młodzież są bardziej podatne na zakażenie wirusem HPV ze względu na często jeszcze niedojrzały układ odpornościowy i większą skłonność do kontaktu bezpośredniego z innymi osobami. Osoby pracujące w zawodach, gdzie skóra jest narażona na uszkodzenia lub wilgoć, również mogą być bardziej narażone. Zrozumienie tych przyczyn i czynników ryzyka jest kluczowe dla podejmowania odpowiednich działań profilaktycznych.
Wirus HPV, odpowiedzialny za powstawanie kurzajek, jest niezwykle wszechstronny i potrafi przetrwać w środowisku zewnętrznym przez długi czas, co czyni go łatwym do przeniesienia. Do zakażenia dochodzi najczęściej poprzez bezpośredni kontakt z osobą zakażoną lub z powierzchnią, na której znajdują się wirusy. Typowe miejsca, gdzie ryzyko infekcji jest podwyższone, to miejsca o dużej wilgotności i wysokiej temperaturze, takie jak baseny, sauny, łaźnie publiczne, a także wspólne prysznice. Wirus może również przenosić się poprzez przedmioty codziennego użytku, takie jak ręczniki, obuwie, czy nawet przyrządy kosmetyczne, jeśli nie są odpowiednio dezynfekowane. Szczególnie narażone są osoby, których skóra jest uszkodzona – drobne ranki, skaleczenia, otarcia czy pęknięcia naskórka stanowią otwartą drogę dla wirusa do wniknięcia w głębsze warstwy skóry. Niska odporność organizmu jest kolejnym kluczowym czynnikiem zwiększającym ryzyko. Osoby z osłabionym układem immunologicznym, na przykład w wyniku chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy po prostu w okresach silnego stresu i przemęczenia, mają znacznie większe prawdopodobieństwo zachorowania. Dzieci, ze względu na wciąż rozwijający się układ odpornościowy i tendencję do eksplorowania świata poprzez dotyk, są grupą szczególnie podatną na zakażenie wirusem HPV. Z tego samego powodu, młodzież i młodzi dorośli, którzy często mają kontakt z innymi osobami w szkołach, na uczelniach czy podczas aktywności sportowych, również są narażeni na infekcję. Długotrwałe moczenie skóry, na przykład u osób wykonujących pracę w wilgotnym środowisku, może osłabić jej naturalną barierę ochronną, ułatwiając wirusowi wniknięcie. Podobnie, noszenie obuwia wykonanego ze sztucznych materiałów, które nie przepuszczają powietrza i powodują nadmierne pocenie się stóp, stwarza idealne warunki do rozwoju kurzajek na stopach. Zrozumienie tych mechanizmów przenoszenia i czynników ryzyka jest fundamentalne dla wprowadzenia skutecznych środków zapobiegawczych, które mogą pomóc w uniknięciu infekcji.
Rodzaje kurzajek występujące na ciele człowieka i ich charakterystyka
Kurzajki, mimo że wywoływane są przez ten sam rodzaj wirusa HPV, mogą przyjmować różne formy i lokalizować się w różnych miejscach na ciele, przyjmując specyficzne nazwy. Najczęściej spotykanym rodzajem są brodawki zwyczajne, które zazwyczaj pojawiają się na palcach rąk, dłoniach, a także na kolanach. Charakteryzują się szorstką, nierówną powierzchnią i wypukłym kształtem. Mogą występować pojedynczo lub w grupach, a czasami zlewają się w większe skupiska, tworząc tzw. mozaikowe brodawki. Kolejnym typem są brodawki płaskie, które częściej występują u dzieci i młodzieży, pojawiając się zazwyczaj na twarzy, grzbiecie dłoni i przedramionach. Są one mniejsze, spłaszczone i gładkie w dotyku, często przybierając kolor skóry lub lekko różowy odcień. Ze względu na swój wygląd, mogą być mylone z innymi zmianami skórnymi, dlatego ich diagnoza wymaga czasem szczególnej uwagi. Bardzo uciążliwe i bolesne mogą być brodawki podeszwowe, które rozwijają się na podeszwach stóp. Ciągły nacisk podczas chodzenia powoduje, że wrastają one w głąb skóry, sprawiając trudności w poruszaniu się. Ich powierzchnia jest często pokryta czarnymi punkcikami, będącymi zatrzymanymi naczyniami krwionośnymi. Brodawki podeszwowe mogą być trudniejsze do leczenia ze względu na swoją lokalizację i oporność na niektóre metody terapeutyczne. Mniej powszechne, ale również występujące, są brodawki nitkowate, które charakteryzują się wydłużonym, cienkim kształtem, przypominającym nitkę. Zazwyczaj pojawiają się na twarzy, szyi i powiekach, i mogą być bardziej podatne na uszkodzenia. Wreszcie, brodawki mozaikowe to skupiska licznych, drobnych brodawek, które zlewają się ze sobą, tworząc większą, nierówną powierzchnię. Często pojawiają się na dłoniach i stopach i mogą być trudniejsze do całkowitego usunięcia ze względu na rozległość zmian. Zrozumienie różnorodności kurzajek i ich specyficznych cech jest kluczowe dla właściwego doboru metody leczenia i zapobiegania ich dalszemu rozprzestrzenianiu się. Każdy rodzaj kurzajki wymaga indywidualnego podejścia, a czasem konsultacji ze specjalistą, aby zapewnić najskuteczniejszą terapię.
Wśród rozmaitych odmian kurzajek wyróżniamy kilka podstawowych typów, które różnią się wyglądem, lokalizacją i często sposobem leczenia. Najbardziej klasycznym przykładem są wspomniane wcześniej brodawki zwyczajne. Te są najczęściej spotykane na palcach, dłoniach, wokół paznokci, a także na łokciach i kolanach. Zazwyczaj przyjmują formę twardych, wypukłych narośli o chropowatej, ziarnistej powierzchni, która przypomina kalafior. Ich kolor jest zbliżony do naturalnego koloru skóry, choć czasem mogą przybierać lekko szarawy odcień. W obrębie brodawek zwyczajnych możemy wyróżnić również brodawki nitkowate. Te są znacznie mniejsze i cieńsze, przyjmując formę pojedynczych, nitkowatych wyrostków, które mogą wystawać ze skóry. Najczęściej pojawiają się na twarzy, wokół ust i nosa, a także na szyi. Ze względu na swoją delikatną strukturę, łatwo ulegają uszkodzeniu. Brodawki płaskie, jak sama nazwa wskazuje, są spłaszczone i gładkie w dotyku. Mają tendencję do występowania na twarzy, grzbiecie dłoni i przedramionach, często w większych skupiskach. U dzieci i młodzieży brodawki płaskie mogą być mylone z innymi zmianami skórnymi, co wymaga precyzyjnej diagnostyki. Bardzo specyficzne i często bolesne są brodawki podeszwowe. Pojawiają się wyłącznie na podeszwach stóp i ze względu na nacisk podczas chodzenia, wrastają w głąb skóry, tworząc głębsze zmiany. Ich powierzchnia jest często szorstka, a na środku można dostrzec charakterystyczne, czarne punkciki – są to zatrzymane naczynia krwionośne. Brodawki podeszwowe bywają oporne na leczenie i mogą znacząco utrudniać codzienne funkcjonowanie. Wreszcie, w przypadku, gdy wirus HPV atakuje skórę w sposób rozległy, mogą pojawić się tak zwane brodawki mozaikowe. Są to zbiory licznych, drobnych brodawek, które zlewają się ze sobą, tworząc większą, nieregularną plamę na skórze. Często występują na dłoniach i stopach i stanowią wyzwanie terapeutyczne ze względu na swoją wielkość i liczbę. Rozpoznanie konkretnego typu kurzajki jest istotne, ponieważ wpływa na wybór najskuteczniejszej metody leczenia.
Jak leczyć kurzajki domowymi sposobami i kiedy zgłosić się do lekarza
Kurzajki, choć zazwyczaj niegroźne, mogą być uciążliwe i estetycznie nieakceptowalne, dlatego wiele osób poszukuje skutecznych metod ich usunięcia. Istnieje szereg domowych sposobów, które mogą pomóc w pozbyciu się kurzajek, choć ich skuteczność bywa zmienna i zależy od indywidualnej reakcji organizmu oraz rodzaju kurzajki. Jedną z popularnych metod jest stosowanie kwasu salicylowego. Preparaty zawierające kwas salicylowy, dostępne bez recepty w aptekach w postaci plastrów, płynów czy maści, działają keratolitycznie, czyli złuszczają zrogowaciałą warstwę skóry, stopniowo usuwając kurzajkę. Wymagają one regularnego stosowania przez kilka tygodni. Innym naturalnym środkiem, który jest często polecany, jest olejek z drzewa herbacianego. Ma on właściwości antybakteryjne i antywirusowe, dlatego może pomóc w zwalczaniu wirusa HPV. Olejek należy nakładać punktowo na kurzajkę, kilka razy dziennie, uważając, aby nie podrażnić otaczającej skóry. Czosnek, dzięki swoim silnym właściwościom antybakteryjnym i antywirusowym, również bywa stosowany w leczeniu kurzajek. Zmiażdżony ząbek czosnku można przykładać do kurzajki na noc, zabezpieczając go plastrem. Należy jednak pamiętać, że czosnek może podrażniać skórę, dlatego zaleca się ostrożność. Okłady z octu jabłkowego to kolejna popularna metoda. Kwas zawarty w occie jabłkowym może pomóc w rozpuszczeniu tkanki kurzajki. Nasączony octem wacik należy przyłożyć do kurzajki na noc, a rano usunąć i oczyścić skórę. Podobnie jak w przypadku czosnku, ocet może powodować podrażnienia. Należy pamiętać, że domowe sposoby wymagają cierpliwości i regularności, a ich efekty mogą pojawić się dopiero po kilku tygodniach stosowania. Warto też zaznaczyć, że nie wszystkie kurzajki zareagują na te metody. W przypadku, gdy domowe sposoby okazują się nieskuteczne, kurzajka jest bolesna, szybko rośnie, zmienia kolor, krwawi, lub znajduje się w miejscach wrażliwych (np. na twarzy, w okolicy narządów płciowych), konieczna jest wizyta u lekarza. Dermatolog może zaproponować bardziej zaawansowane metody leczenia, takie jak krioterapia (zamrażanie kurzajki ciekłym azotem), elektrokoagulacja (wypalanie prądem), laseroterapia, czy też miejscowe aplikacje silniejszych preparatów farmaceutycznych.
W obliczu pojawienia się kurzajek, wiele osób zastanawia się, czy poradzą sobie z nimi samodzielnie, czy też niezbędna będzie pomoc specjalisty. Istnieje kilka skutecznych metod leczenia kurzajek, które można zastosować w warunkach domowych, pod warunkiem zachowania ostrożności i regularności. Jedną z najpopularniejszych i najbezpieczniejszych metod jest stosowanie preparatów zawierających kwas salicylowy. Te dostępne bez recepty środki działają poprzez stopniowe złuszczanie zrogowaciałej warstwy skóry, która tworzy kurzajkę. Stosuje się je zazwyczaj w postaci płynów, żeli lub plastrów, które nakłada się bezpośrednio na zmianę. Proces leczenia może trwać od kilku do kilkunastu tygodni. Naturalne metody również cieszą się zainteresowaniem. Olejek z drzewa herbacianego, znany ze swoich właściwości antybakteryjnych i antywirusowych, może być pomocny w walce z wirusem HPV. Należy aplikować go punktowo na kurzajkę kilka razy dziennie, uważając na podrażnienie otaczającej skóry. Podobnie, wykazano potencjalne działanie kwasu cytrynowego zawartego w occie jabłkowym. Okłady z octu jabłkowego, stosowane na noc, mogą pomóc w osłabieniu i stopniowym usuwaniu kurzajki. Należy jednak pamiętać, że zarówno olejek z drzewa herbacianego, jak i ocet mogą wywoływać podrażnienia, dlatego zaleca się ostrożność i testowanie na małym obszarze skóry. Czosnek, dzięki swoim silnym właściwościom przeciwwirusowym, jest również często wykorzystywany. Zmiażdżony ząbek czosnku przyłożony do kurzajki na noc, zabezpieczony plastrem, może przyspieszyć jej zanikanie. Mimo potencjalnej skuteczności, ważne jest, aby pamiętać o pewnych wskazaniach do wizyty u lekarza. Jeśli kurzajka jest bardzo bolesna, szybko rośnie, krwawi, zmienia kolor, lub znajduje się w nietypowej lokalizacji, na przykład na twarzy, narządach płciowych, lub w okolicy paznokci, konieczna jest konsultacja dermatologiczna. Również w przypadku, gdy kurzajki są liczne, szybko się rozprzestrzeniają, lub gdy domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach, warto zasięgnąć porady specjalisty. Lekarz będzie mógł zaproponować bardziej zaawansowane i skuteczne metody, takie jak krioterapia (leczenie zimnem), elektrokoagulacja (usuwanie prądem), laseroterapia, czy też przepisanie silniejszych leków.
Profilaktyka przeciwko kurzajkom i jak unikać nawrotów infekcji
Po skutecznym usunięciu kurzajek, kluczowe jest podjęcie działań mających na celu zapobieganie ich ponownemu pojawieniu się. Profilaktyka przeciwko kurzajkom opiera się przede wszystkim na unikaniu kontaktu z wirusem HPV oraz na wzmacnianiu naturalnej odporności organizmu. Jednym z najważniejszych zaleceń jest dbanie o higienę osobistą, zwłaszcza w miejscach publicznych, gdzie ryzyko zakażenia jest podwyższone. Należy pamiętać o noszeniu obuwia ochronnego w miejscach takich jak baseny, sauny, siłownie czy wspólne prysznice. Unikanie bezpośredniego kontaktu skóry z potencjalnie zakażonymi powierzchniami jest kluczowe. Po treningu czy wizycie na basenie, warto dokładnie umyć stopy i je wysuszyć, aby zapobiec namnażaniu się wirusów w wilgotnym środowisku. Ważne jest również, aby nie dzielić się osobistymi przedmiotami, takimi jak ręczniki, skarpetki czy obuwie, ponieważ mogą one stanowić nośnik wirusa. Utrzymanie skóry w dobrej kondycji jest kolejnym ważnym elementem profilaktyki. Zdrowa, nawilżona skóra stanowi lepszą barierę ochronną przed wirusami. Należy unikać długotrwałego moczenia skóry i stosować odpowiednie kosmetyki nawilżające. W przypadku drobnych skaleczeń, zadrapań czy otarć, należy je jak najszybciej oczyścić i zabezpieczyć, aby utrudnić wirusom wniknięcie do organizmu. Kluczowe znaczenie ma również wzmacnianie ogólnej odporności organizmu. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu to czynniki, które pomagają układowi odpornościowemu skuteczniej zwalczać infekcje wirusowe. Warto również pamiętać o tym, że kurzajki mogą nawracać, dlatego w przypadku zauważenia pierwszych objawów nowej zmiany skórnej, należy zareagować jak najszybciej, stosując domowe metody leczenia lub konsultując się z lekarzem. Dbając o te proste zasady, można znacząco zmniejszyć ryzyko ponownego zakażenia wirusem HPV i cieszyć się zdrową skórą.
Zapobieganie nawrotom kurzajek jest równie ważne, jak ich skuteczne usunięcie. Po zakończeniu leczenia, warto wdrożyć strategię profilaktyczną, która zminimalizuje ryzyko ponownego zakażenia wirusem HPV. Podstawą jest utrzymanie wysokiego poziomu higieny osobistej. W miejscach publicznych, takich jak baseny, siłownie, sauny czy wspólne prysznice, zawsze należy nosić klapki lub inne obuwie ochronne. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zakażonymi powierzchniami, które mogą być siedliskiem wirusów. Po skorzystaniu z takich miejsc, warto dokładnie umyć stopy i je starannie wysuszyć, aby uniknąć tworzenia wilgotnego środowiska sprzyjającego namnażaniu się drobnoustrojów. Unikanie dzielenia się osobistymi przedmiotami, takimi jak ręczniki, skarpetki, obuwie czy przyrządy do pielęgnacji stóp, jest kolejnym ważnym zaleceniem. Przedmioty te mogą przenosić wirusa HPV z jednej osoby na drugą. Utrzymanie skóry w dobrej kondycji jest również kluczowe dla profilaktyki. Zdrowa, nawilżona skóra stanowi naturalną barierę ochronną. Należy unikać długotrwałego moczenia skóry, na przykład podczas długich kąpieli, a po każdym kontakcie z wodą dokładnie ją osuszyć. Stosowanie kremów nawilżających, zwłaszcza po umyciu rąk lub kąpieli, pomoże utrzymać skórę elastyczną i odporną na uszkodzenia. Drobne skaleczenia, zadrapania czy otarcia naskórka powinny być jak najszybciej dezynfekowane i zabezpieczane plastrem, aby zapobiec wniknięciu wirusa. Wzmocnienie ogólnej odporności organizmu jest fundamentalne w walce z wszelkimi infekcjami wirusowymi. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu, unikanie stresu i rzucenie palenia to czynniki, które znacząco wpływają na prawidłowe funkcjonowanie układu odpornościowego. Osoby, które miały już kurzajki, powinny być szczególnie czujne i regularnie kontrolować stan swojej skóry. W przypadku zauważenia pierwszych oznak pojawienia się nowej zmiany, zaleca się szybkie podjęcie działań, takich jak zastosowanie domowych metod leczenia lub konsultacja z lekarzem. Wczesna interwencja może zapobiec rozwojowi większych zmian i rozprzestrzenianiu się infekcji.