Aktualizacja 22 marca 2026
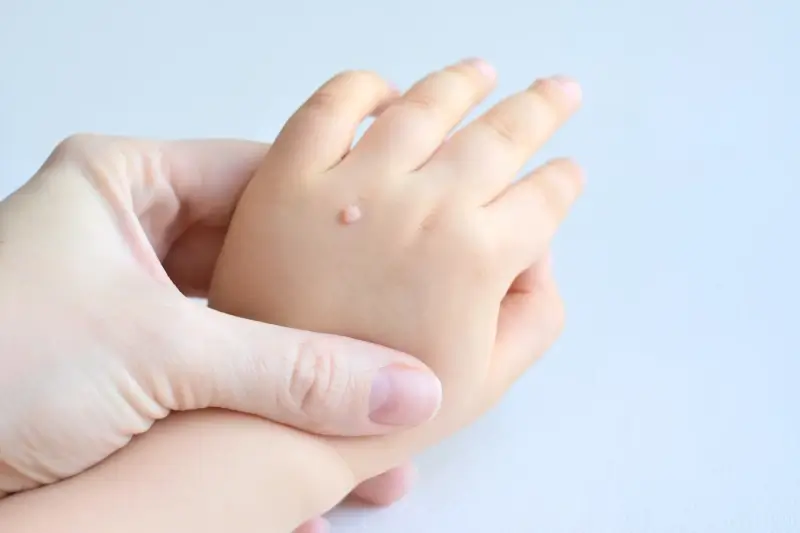
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Za ich powstawanie odpowiadają wirusy brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto typów tych wirusów, a każdy z nich preferuje inne części ciała, prowadząc do powstawania różnorodnych rodzajów kurzajek. Wirusy HPV są bardzo zaraźliwe i mogą przenosić się przez bezpośredni kontakt ze skórą osoby zakażonej lub poprzez kontakt z zainfekowanymi przedmiotami, takimi jak ręczniki, obuwie czy podłogi w miejscach publicznych, zwłaszcza wilgotnych, jak baseny czy sauny.
Okres inkubacji od momentu zakażenia do pojawienia się widocznej kurzajki może być różny, od kilku tygodni do nawet kilku miesięcy. Im silniejszy układ odpornościowy, tym większa szansa na zwalczenie wirusa, zanim zdąży on wywołać widoczne zmiany. Niestety, nawet po wyleczeniu jednej kurzajki, wirus może pozostać uśpiony w organizmie, prowadząc do nawrotów w przyszłości. Szczególnie podatne na zakażenie są osoby z osłabioną odpornością, a także dzieci, u których układ immunologiczny wciąż się rozwija. Ważne jest, aby zrozumieć, że kurzajki nie są jedynie problemem estetycznym, ale stanowią objaw infekcji wirusowej, która wymaga odpowiedniego podejścia.
Zrozumienie mechanizmu powstawania kurzajek jest kluczowe dla skutecznego zapobiegania i leczenia. Wirus HPV wnika do naskórka przez drobne skaleczenia, otarcia lub pęknięcia skóry, namnaża się w komórkach nabłonka, prowadząc do ich nieprawidłowego wzrostu i tworzenia charakterystycznych, szorstkich narośli. W zależności od lokalizacji i typu wirusa, kurzajki mogą przybierać różne formy i rozmiary, od małych, płaskich grudek po duże, brodawkowate wyrostki. Ich obecność może powodować dyskomfort, ból, a nawet utrudniać codzienne funkcjonowanie, zwłaszcza gdy pojawiają się w miejscach narażonych na ucisk lub tarcie.
Jakie są przyczyny powstawania kurzajek i ich charakterystyka
Główną przyczyną powstawania kurzajek jest infekcja wirusami brodawczaka ludzkiego (HPV). Wirus ten przenosi się głównie przez bezpośredni kontakt ze skórą osoby zakażonej lub poprzez kontakt z przedmiotami, na których wirus przetrwał. Miejsca takie jak baseny, siłownie, szatnie czy wspólne prysznice stanowią idealne środowisko do rozprzestrzeniania się wirusa ze względu na wysoką wilgotność i temperaturę, sprzyjającą jego przeżywalności. Nawet drobne uszkodzenia skóry, takie jak skaleczenia czy otarcia, mogą ułatwić wirusowi wniknięcie do organizmu.
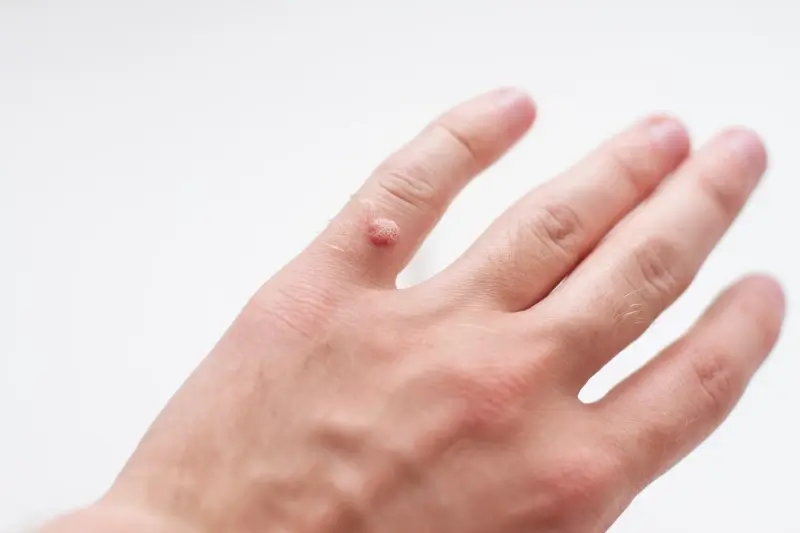
Istnieje wiele typów wirusa HPV, a każdy z nich odpowiada za inny rodzaj kurzajek. Najczęściej spotykane to brodawki zwykłe, które pojawiają się zazwyczaj na dłoniach i palcach, mają szorstką, grudkowatą powierzchnię i mogą przypominać kalafiora. Brodawki stóp, zwane również kurzajkami podeszwowymi, lokalizują się na podeszwach stóp, często są bolesne podczas chodzenia i mogą być pokryte drobnymi czarnymi punkcikami, które są wynikiem zakrzepłych naczyń krwionośnych. Brodawki płaskie, zwykle niewielkie i gładkie, mogą pojawiać się na twarzy, rękach i nogach, często w większych skupiskach.
Szczególnie niebezpieczne mogą być brodawki narządów płciowych, wywoływane przez inne typy wirusa HPV, które przenoszą się drogą płciową i wymagają odrębnego podejścia diagnostycznego i terapeutycznego. Warto zaznaczyć, że niektóre typy wirusa HPV są powiązane ze zwiększonym ryzykiem rozwoju nowotworów, dlatego w przypadku wątpliwości lub niepokojących zmian, zawsze należy skonsultować się z lekarzem. Układ odpornościowy odgrywa kluczową rolę w walce z infekcją. Osoby z osłabioną odpornością, np. po przebytych chorobach, przyjmujące leki immunosupresyjne, lub osoby starsze, są bardziej narażone na rozwój i rozprzestrzenianie się kurzajek.
Jakie są najskuteczniejsze metody leczenia kurzajek
Leczenie kurzajek może być procesem długotrwałym, a jego skuteczność zależy od wielu czynników, takich jak rodzaj i wielkość brodawki, jej lokalizacja, a także indywidualna reakcja organizmu na terapię. Wiele metod leczenia ma na celu usunięcie zainfekowanej tkanki lub pobudzenie układu odpornościowego do walki z wirusem. W aptekach dostępne są preparaty bez recepty, zawierające substancje keratolityczne, takie jak kwas salicylowy czy mocznik, które stopniowo zmiękczają i usuwają zrogowaciałą warstwę kurzajki. Często wymagają one regularnego stosowania przez kilka tygodni.
Inną popularną metodą jest krioterapia, czyli zamrażanie kurzajki przy użyciu ciekłego azotu. Zabieg ten można wykonać w domu przy użyciu specjalnych preparatów dostępnych w aptekach, ale profesjonalne zamrażanie w gabinecie lekarskim jest zazwyczaj bardziej efektywne i precyzyjne. Krioterapia powoduje zniszczenie komórek wirusowych i powstanie pęcherza, który po zagojeniu powinien usunąć brodawkę. Należy jednak pamiętać, że zabieg ten może być bolesny i czasami wymaga powtórzenia.
W przypadkach opornych na domowe leczenie, lekarz może zalecić inne metody. Laserowe usuwanie kurzajek jest skuteczne, ale może być kosztowne i wymaga znieczulenia. Elektrokoagulacja, czyli wypalanie brodawki prądem, jest kolejną opcją, która również wymaga znieczulenia i profesjonalnego wykonania. W niektórych sytuacjach stosuje się również leczenie farmakologiczne, polegające na aplikacji na kurzajkę preparatów zawierających silniejsze kwasy lub immunomodulatory, które mają za zadanie stymulować odpowiedź immunologiczną organizmu przeciwko wirusowi HPV. Niezależnie od wybranej metody, kluczowe jest cierpliwość i konsekwencja w leczeniu, a w przypadku jakichkolwiek wątpliwości lub powikłań, nie należy zwlekać z konsultacją lekarską.
Jak zapobiegać nawrotom kurzajek na skórze
Zapobieganie nawrotom kurzajek jest równie ważne, jak ich skuteczne leczenie. Kluczowym elementem profilaktyki jest unikanie kontaktu z wirusem HPV. W miejscach publicznych, zwłaszcza tam, gdzie panuje wysoka wilgotność i temperatura, takich jak baseny, sauny czy szatnie, należy pamiętać o noszeniu obuwia ochronnego. Zapobiega to bezpośredniemu kontaktowi stóp z zainfekowanymi powierzchniami.
Utrzymanie higieny osobistej jest niezwykle istotne. Regularne mycie rąk, zwłaszcza po kontakcie z osobami lub miejscami potencjalnie zakażonymi, pomaga zminimalizować ryzyko przeniesienia wirusa. Warto również unikać obgryzania paznokci oraz skórek wokół nich, ponieważ drobne ranki i zadrapania mogą stanowić bramę dla wirusa HPV do wniknięcia w głąb skóry. W przypadku posiadania kurzajek, należy zachować szczególną ostrożność, aby nie przenosić wirusa na inne części ciała poprzez dotykanie lub drapanie zmian.
Wzmocnienie ogólnej odporności organizmu również odgrywa znaczącą rolę w profilaktyce. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna oraz odpowiednia ilość snu wspierają układ immunologiczny w walce z wirusami. Osoby ze skłonnością do nawrotów mogą rozważyć suplementację preparatami wzmacniającymi odporność, po konsultacji z lekarzem. Warto również pamiętać, że nawet po skutecznym wyleczeniu kurzajki, wirus może pozostać uśpiony w organizmie, dlatego regularna obserwacja skóry i szybka reakcja na pojawienie się nowych zmian są kluczowe. Pamiętajmy, że nawet jeśli mamy tendencję do kurzajek, stosując się do tych zasad, możemy znacznie zmniejszyć ryzyko ich nawrotu.
Kiedy należy udać się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja z lekarzem jest absolutnie konieczna. Jeśli kurzajki są bardzo bolesne, krwawią, szybko się rozprzestrzeniają lub powodują znaczny dyskomfort, warto zasięgnąć porady specjalisty. Dotyczy to szczególnie brodawek zlokalizowanych w miejscach wrażliwych, takich jak okolice oczu, narządów płciowych, czy na twarzy, gdzie nieprawidłowe leczenie może prowadzić do trwałych blizn lub innych powikłań.
Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV lub przyjmujące leki immunosupresyjne. U tych pacjentów kurzajki mogą być bardziej rozległe, trudniejsze do leczenia i mogą stanowić sygnał ostrzegawczy dotyczący stanu zdrowia. Również w przypadku pojawienia się zmian, które budzą jakiekolwiek wątpliwości co do ich charakteru, na przykład jeśli wyglądają nietypowo, zmieniają kolor, kształt lub wielkość, konieczna jest konsultacja lekarska. Niektóre zmiany skórne mogą być mylone z kurzajkami, a wczesna diagnoza innych schorzeń jest kluczowa dla skutecznego leczenia.
Lekarz, najczęściej dermatolog, jest w stanie postawić właściwą diagnozę i dobrać najodpowiedniejszą metodę leczenia, która może obejmować profesjonalne metody, takie jak krioterapia ciekłym azotem, laserowe usuwanie, elektrokoagulacja, czy przepisanie silniejszych preparatów farmakologicznych. W niektórych przypadkach może być konieczne pobranie wycinka zmiany do badania histopatologicznego, aby wykluczyć inne, potencjalnie groźne schorzenia. Nie warto zwlekać z wizytą u lekarza, jeśli domowe metody okazują się nieskuteczne lub gdy pojawiają się jakiekolwiek niepokojące objawy. Szybka i profesjonalna interwencja może zapobiec rozprzestrzenianiu się infekcji i uniknąć poważniejszych komplikacji.