Aktualizacja 22 marca 2026
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Choć często są niegroźne, ich obecność bywa uciążliwa i może powodować dyskomfort. Kluczowe dla zrozumienia tego problemu jest poznanie ich genezy. Z czego robią się kurzajki? Odpowiedź leży w świecie mikrobiologii, a konkretnie w działaniu wirusów brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Te wirusy są niezwykle rozpowszechnione i istnieje ponad sto ich typów, z których wiele jest odpowiedzialnych za powstawanie kurzajek. Niektóre typy HPV preferują skórę dłoni i stóp, wywołując najbardziej typowe brodawki, podczas gdy inne mogą lokalizować się na błonach śluzowych, prowadząc do powstawania brodawek narządów płciowych, choć to już odrębny temat. Zrozumienie, że kurzajki są infekcją wirusową, jest pierwszym krokiem do skutecznego zapobiegania i leczenia.
Wirus HPV przenosi się przez bezpośredni kontakt ze skórą osoby zarażonej lub przez kontakt z zanieczyszczonymi powierzchniami. Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, co sprawia, że często trudno jest zidentyfikować dokładne źródło zakażenia. Wirus wnika do organizmu przez drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia czy pęknięcia skóry. Następnie namnaża się w komórkach skóry, prowadząc do ich nieprawidłowego wzrostu i tworzenia charakterystycznych zmian – kurzajek. System odpornościowy zdrowego człowieka zazwyczaj radzi sobie z wirusem, eliminując go samoistnie po pewnym czasie. Jednak u osób z osłabioną odpornością, na przykład z powodu chorób, przyjmowania leków immunosupresyjnych lub po prostu w wyniku stresu, wirus może przetrwać i rozwijać się, prowadząc do uporczywych infekcji.
Czynniki sprzyjające powstawaniu kurzajek i ich szerzeniu
Choć wirus HPV jest główną przyczyną powstawania kurzajek, istnieje szereg czynników, które mogą zwiększać ryzyko infekcji i sprzyjać rozwojowi tych zmian skórnych. Środowiska ciepłe i wilgotne są idealnym miejscem dla wirusa do przetrwania i namnażania się. Dlatego też miejsca takie jak baseny, szatnie, sauny czy siłownie są częstymi ogniskami zakażeń. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko kontaktu z wirusem obecnym na mokrych powierzchniach. Dodatkowo, wspólne korzystanie z ręczników czy obuwia również może przyczynić się do rozprzestrzeniania się infekcji. Warto pamiętać, że nie każdy kontakt z wirusem kończy się rozwojem kurzajki. Dużą rolę odgrywa indywidualna odporność organizmu.
Osoby, których układ immunologiczny jest w pełni sprawny, często są w stanie skutecznie zwalczyć wirusa, zanim ten zdąży wywołać jakiekolwiek objawy. Natomiast osoby z obniżoną odpornością, na przykład pacjenci po przeszczepach narządów, osoby zmagające się z chorobami autoimmunologicznymi, cierpiące na AIDS, a także dzieci i osoby starsze, są bardziej podatne na infekcje wirusem HPV. Nawet drobne urazy skóry, takie jak otarcia czy skaleczenia, mogą stanowić „wrotę zakażenia” dla wirusa. Długotrwałe moczenie skóry, na przykład podczas kąpieli, może osłabić jej naturalną barierę ochronną, ułatwiając wirusowi wniknięcie. Warto również wspomnieć o czynniku genetycznym – istnieją pewne predyspozycje do częstszego występowania kurzajek u niektórych osób.
Różnorodność kurzajek a ich pierwotne źródło
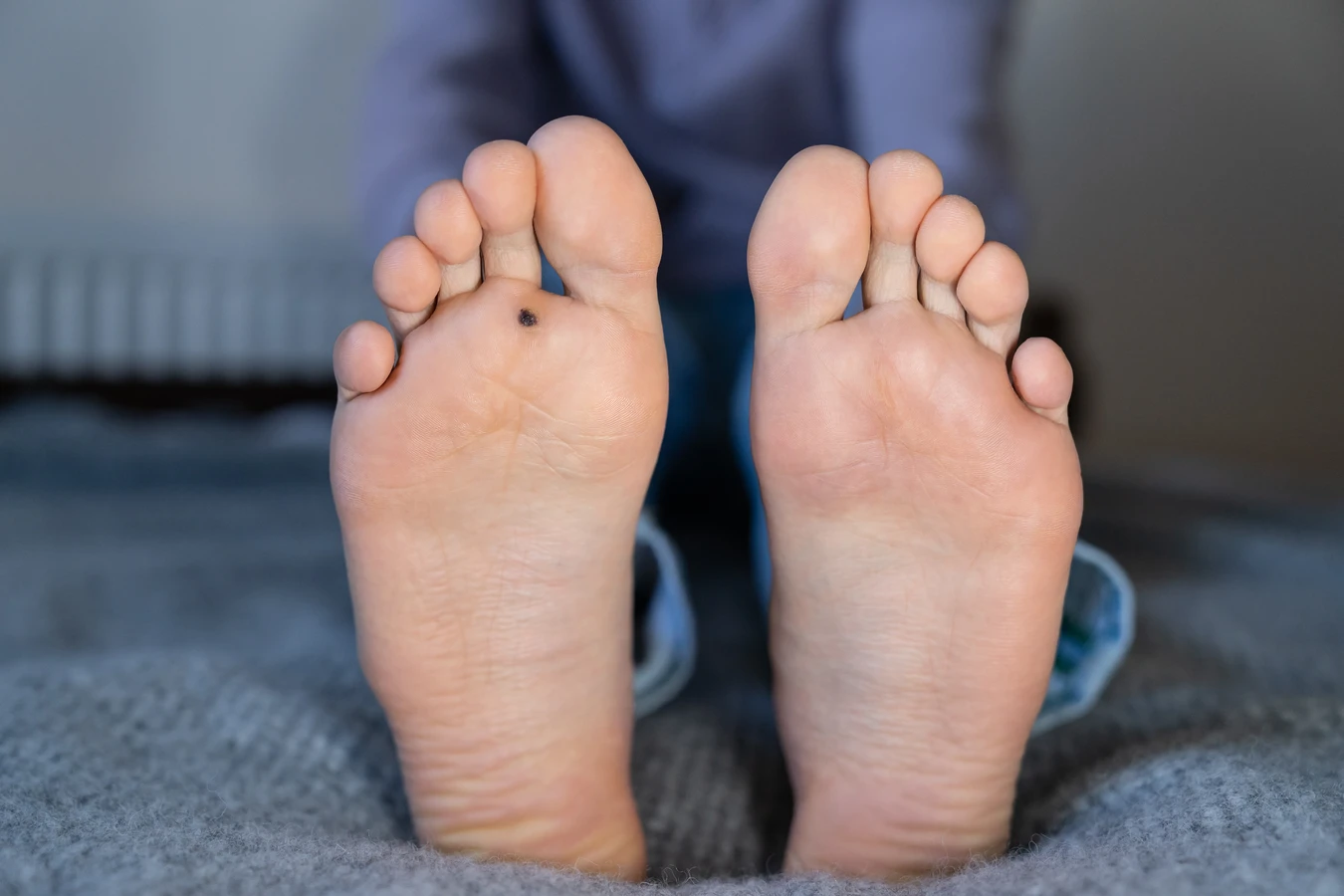
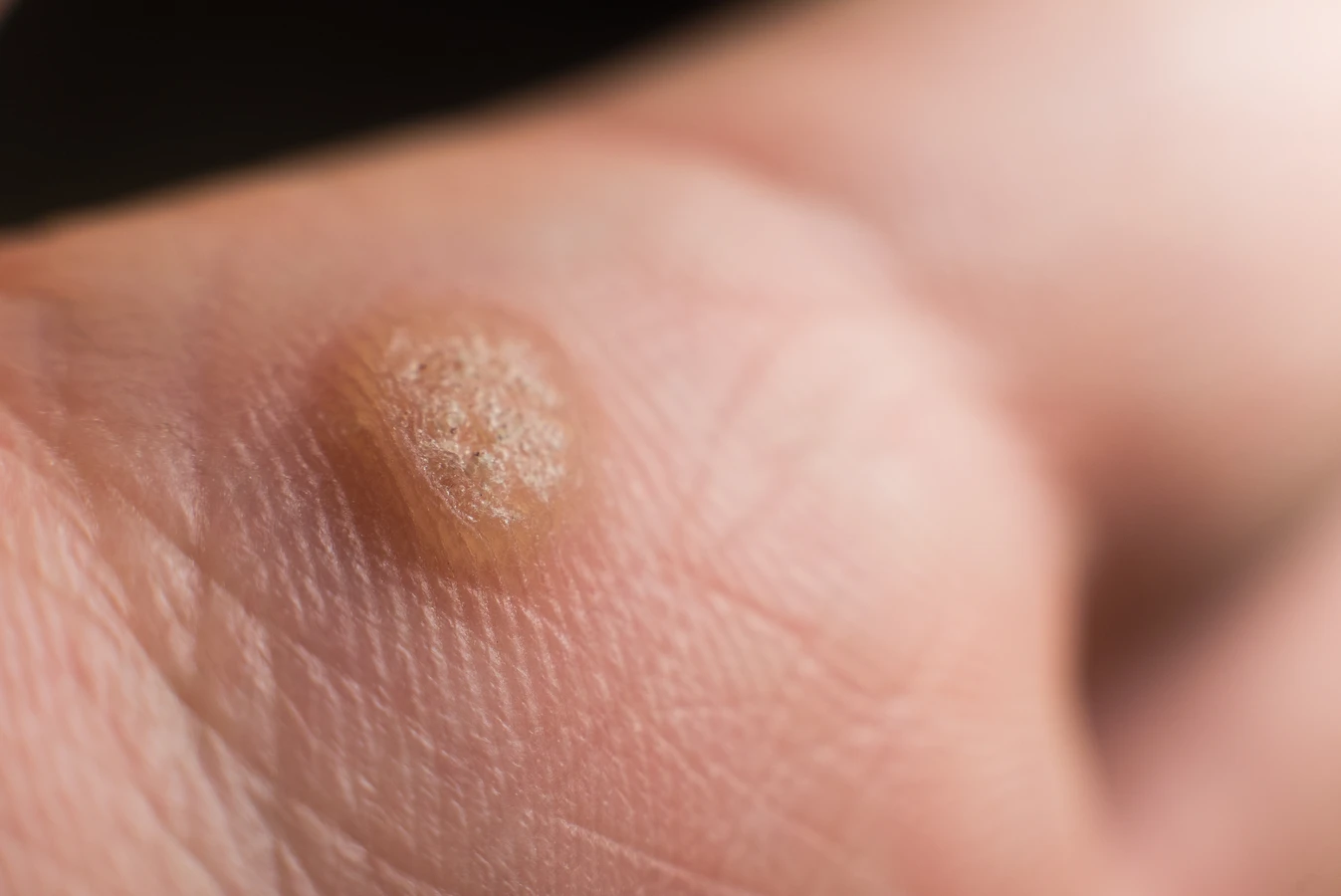
Kurzajki przyjmują różne formy w zależności od typu wirusa HPV, który je wywołuje, oraz od miejsca na ciele, w którym się pojawiają. Zrozumienie tej różnorodności pomaga w identyfikacji potencjalnego źródła infekcji. Najczęściej spotykane są brodawki zwykłe, które mają szorstką, nieregularną powierzchnię i zazwyczaj pojawiają się na palcach rąk, dłoniach oraz na łokciach i kolanach. Są one wynikiem infekcji wirusami HPV typu 1, 2, 4 i 7. Brodawki stóp, zwane potocznie kurzajkami podeszwowymi, mogą być bardzo bolesne ze względu na nacisk wywierany podczas chodzenia. Często mają ciemne punkciki w środku, które są w rzeczywistości naczyniami krwionośnymi. Wywoływane są przez wirusy HPV typu 1, 2 i 4.
W przypadku brodawek płaskich, które są mniejsze, gładsze i mają bardziej płaski kształt, zazwyczaj lokalizują się one na twarzy, szyi, dłoniach i przedramionach. Mogą pojawić się w większej liczbie i często są wynikiem zarażenia wirusami HPV typu 3 i 10. Warto zwrócić uwagę na brodawki nitkowate, które są długie i cienkie, często pojawiają się na twarzy, w okolicy ust, nosa i oczu. Są one wywoływane przez wirusy HPV typu 1, 2 i 4. Wreszcie, brodawki narządów płciowych, choć zazwyczaj wywoływane przez inne typy wirusa HPV (np. typy 6 i 11), są również wynikiem infekcji wirusem brodawczaka ludzkiego. Ich obecność wymaga odrębnego podejścia diagnostycznego i terapeutycznego. Zróżnicowanie kurzajek podkreśla wszechobecność wirusa HPV i jego zdolność do adaptacji do różnych warunków panujących na ludzkiej skórze.
Jak wirus HPV wywołuje nieprawidłowy wzrost komórek skóry
Mechanizm powstawania kurzajek jest ściśle związany z tym, jak wirus HPV ingeruje w cykl życia komórek skóry. Po wniknięciu do naskórka przez mikrouszkodzenia, wirus integruje swój materiał genetyczny z DNA komórek gospodarza. Wirus HPV preferuje namnażanie się w szybko dzielących się komórkach, znajdujących się w warstwie podstawnej naskórka. Kiedy komórki te zaczynają się dzielić, wirus wykorzystuje ich mechanizmy replikacyjne do tworzenia własnych kopii. Ten proces prowadzi do niekontrolowanego, przyspieszonego wzrostu komórek, co objawia się jako widoczna zmiana skórna – kurzajka.
Wirus HPV wpływa na ekspresję genów odpowiedzialnych za cykl komórkowy i różnicowanie komórek. Wirusowe białka, produkowane przez HPV, mogą zakłócać normalne procesy regulujące podział komórkowy, prowadząc do jego przyspieszenia i braku apoptozy, czyli programowanej śmierci komórki. W efekcie tworzy się nadmierna ilość komórek naskórka, które gromadzą się na powierzchni skóry, tworząc charakterystyczną, często brodawkowatą strukturę. W niektórych przypadkach, wirus może również wpływać na produkcję keratyny, białka budującego naskórek, co może przyczyniać się do powstania twardej, zrogowaciałej powierzchni kurzajki. Różne typy wirusa HPV mogą mieć nieco odmienne mechanizmy działania, co tłumaczy zróżnicowanie morfologiczne powstających zmian.
Drogi zakażenia kurzajkami i jak im zapobiegać
Zrozumienie dróg przenoszenia się wirusa HPV jest kluczowe dla skutecznego zapobiegania powstawaniu kurzajek. Jak wspomniano, wirus przenosi się głównie przez bezpośredni kontakt skóra do skóry z osobą zarażoną lub przez kontakt z przedmiotami i powierzchniami, na których wirus się znajduje. Miejsca publiczne o podwyższonej wilgotności, takie jak wspomniane baseny, siłownie, sauny czy szatnie, stanowią idealne środowisko do przetrwania wirusa. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zakażenia.
Aby zminimalizować ryzyko, zaleca się stosowanie pewnych środków ostrożności:
- Noszenie obuwia ochronnego w miejscach publicznych o podwyższonej wilgotności, takich jak baseny, prysznice czy przebieralnie.
- Unikanie bezpośredniego kontaktu z kurzajkami innych osób.
- Nie dzielenie się osobistymi przedmiotami, takimi jak ręczniki, golarki czy obcinacze do paznokci.
- Dbanie o higienę osobistą i regularne mycie rąk.
- Szybkie opatrywanie wszelkich skaleczeń i otarć na skórze, aby zapobiec wniknięciu wirusa.
- Unikanie drapania lub skubania istniejących kurzajek, ponieważ może to prowadzić do ich rozprzestrzeniania się na inne części ciała lub do zarażenia innych osób.
- Wzmacnianie ogólnej odporności organizmu poprzez zdrową dietę, odpowiednią ilość snu i aktywność fizyczną.
Szczepienia przeciwko niektórym typom wirusa HPV, dostępne dla dziewcząt i chłopców, mogą zapobiegać zakażeniu wirusami odpowiedzialnymi za raka szyjki macicy i inne nowotwory, a także za brodawki narządów płciowych. Choć te szczepionki nie chronią przed wszystkimi typami wirusa powodującymi kurzajki na skórze, stanowią ważny element profilaktyki zdrowotnej.
W jaki sposób układ odpornościowy reaguje na wirusa brodawczaka
Odpowiedź immunologiczna organizmu na wirusa brodawczaka ludzkiego (HPV) jest kluczowym czynnikiem determinującym, czy kurzajka się rozwinie, czy też zostanie samoistnie zwalczona. Kiedy wirus wniknie do organizmu, układ odpornościowy jest aktywowany, a komórki odpornościowe, takie jak limfocyty T, rozpoczynają swoją pracę. Ich zadaniem jest rozpoznanie i zniszczenie zainfekowanych komórek. W większości przypadków, zdrowy układ odpornościowy jest w stanie skutecznie wyeliminować wirusa, zanim ten zdąży wywołać widoczne zmiany skórne lub po prostu doprowadzić do ich samoistnego zaniku po pewnym czasie.
Proces ten może trwać od kilku miesięcy do nawet kilku lat. Jednakże, w pewnych sytuacjach, wirus HPV może skutecznie unikać wykrycia przez układ odpornościowy. Dzieje się tak na przykład, gdy wirus namnaża się w komórkach znajdujących się w głębszych warstwach naskórka, które są mniej dostępne dla komórek odpornościowych. Niektóre typy wirusa HPV mogą również wydzielać specyficzne białka, które hamują odpowiedź immunologiczną gospodarza, pozwalając wirusowi na dalszy rozwój. U osób z osłabionym układem odpornościowym, spowodowanym chorobami, przyjmowaniem leków immunosupresyjnych lub niedożywieniem, zdolność organizmu do zwalczania wirusa jest znacznie ograniczona, co prowadzi do częstszego i bardziej uporczywego występowania kurzajek.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż większość kurzajek jest łagodnymi zmianami skórnymi i często ustępuje samoistnie, istnieją sytuacje, w których konsultacja z lekarzem jest wskazana. Zdiagnozowanie i właściwe leczenie mogą zapobiec powikłaniom i przyspieszyć proces gojenia. W pierwszej kolejności, jeśli nie jesteś pewien, czy dana zmiana skórna to na pewno kurzajka, warto skonsultować się z lekarzem lub dermatologiem. Czasami inne zmiany skórne, takie jak znamiona czy nawet niektóre nowotwory skóry, mogą być mylone z kurzajkami.
Szczególną uwagę należy zwrócić na następujące sytuacje:
- Zmiany skórne, które są bolesne, krwawią, swędzą lub szybko się zmieniają.
- Kurzajki zlokalizowane w nietypowych miejscach, takich jak okolice narządów płciowych, okolice odbytu lub na twarzy, które mogą wymagać specjalistycznego leczenia.
- Obecność licznych kurzajek lub ich szybkie rozprzestrzenianie się, co może świadczyć o osłabionej odporności.
- Brak poprawy po zastosowaniu domowych metod leczenia lub dostępnych bez recepty preparatów.
- Kurzajki u osób z osłabionym układem odpornościowym, na przykład u pacjentów po przeszczepach lub osób zakażonych wirusem HIV.
- Zmiany skórne, które budzą jakiekolwiek wątpliwości co do ich charakteru.
Lekarz może zdiagnozować kurzajki na podstawie badania fizykalnego, a w razie potrzeby zlecić dodatkowe badania. W zależności od rodzaju, lokalizacji i liczby kurzajek, lekarz zaproponuje odpowiednią metodę leczenia, która może obejmować krioterapię, elektrokoagulację, laseroterapię, leczenie miejscowe lekami zawierającymi kwasy czy też środkami farmakologicznymi stymulującymi odpowiedź immunologiczną.