Aktualizacja 22 marca 2026
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które potrafią pojawić się niespodziewanie i sprawić wiele kłopotu. Choć zazwyczaj nie są groźne dla zdrowia, mogą być nieestetyczne, powodować dyskomfort, a nawet ból, zwłaszcza gdy zlokalizowane są w miejscach narażonych na ucisk czy otarcia. Zrozumienie mechanizmu ich powstawania jest kluczowe do skutecznego zapobiegania oraz wyboru odpowiedniej metody leczenia. Wbrew powszechnym mitom, kurzajki nie pojawiają się z dnia na dzień bez przyczyny. Ich geneza jest ściśle związana z infekcją wirusową, a dokładniej z zakażeniem wirusami brodawczaka ludzkiego, czyli HPV (Human Papillomavirus).
Wirusy HPV to duża grupa patogenów, z których niektóre typy mają skłonność do atakowania komórek naskórka, prowadząc do ich niekontrolowanego rozrostu. W efekcie powstają charakterystyczne, niekiedy guzkowate zmiany skórne. Wirus ten jest bardzo zaraźliwy i może przetrwać w środowisku zewnętrznym przez pewien czas, co ułatwia jego rozprzestrzenianie. Zakażenie najczęściej dochodzi do skóry poprzez drobne uszkodzenia, skaleczenia, otarcia czy pęknięcia naskórka, które stanowią bramę dla wirusa. Dlatego też miejsca takie jak baseny, siłownie, sauny czy wspólne prysznice są potencjalnymi ogniskami zakażenia, gdzie wilgotne środowisko sprzyja przetrwaniu i transmisji wirusa.
Często pojawia się pytanie, czy kurzajki mogą być dziedziczne. Chociaż sama predyspozycja do łagodniejszych reakcji immunologicznych na wirusa HPV może mieć pewne podłoże genetyczne, to jednak nie dziedziczymy bezpośrednio kurzajek. Zakażenie wirusem HPV jest nabywane w ciągu życia, a nie przekazywane z rodziców na dzieci w formie genetycznej. Ważne jest, aby odróżnić te dwie kwestie, ponieważ zrozumienie drogi zakażenia pozwala na wdrożenie skutecznych środków profilaktycznych.
Zrozumienie wirusowego pochodzenia kurzajek i ich rozwoju
Głównym sprawcą powstawania kurzajek jest wirus brodawczaka ludzkiego (HPV). Ta grupa wirusów jest niezwykle zróżnicowana i istnieje ponad sto jego typów. Niektóre z nich atakują skórę, powodując różnego rodzaju brodawki, podczas gdy inne mogą lokalizować się w okolicach błon śluzowych i być powiązane z rozwojem nowotworów. W kontekście kurzajek mówimy głównie o typach wirusa HPV, które mają tropizm do komórek naskórka, czyli komórek budujących zewnętrzną warstwę skóry. Po wniknięciu do organizmu, wirus infekuje keratynocyty – podstawowe komórki naskórka – i wykorzystuje ich mechanizmy replikacyjne do namnażania się.
Proces, w którym wirus HPV wywołuje rozwój kurzajki, nie jest natychmiastowy. Po zakażeniu, wirus pozostaje w uśpieniu przez pewien czas, który może trwać od kilku tygodni do nawet kilku miesięcy. W tym okresie układ odpornościowy może próbować zwalczyć infekcję. Jeśli jednak bariera ochronna skóry jest osłabiona lub układ odpornościowy nie radzi sobie z patogenem, wirus zaczyna aktywnie namnażać się w komórkach naskórka. Stymuluje to komórki do nadmiernego i nieprawidłowego podziału, co prowadzi do powstania widocznej zmiany skórnej – kurzajki.
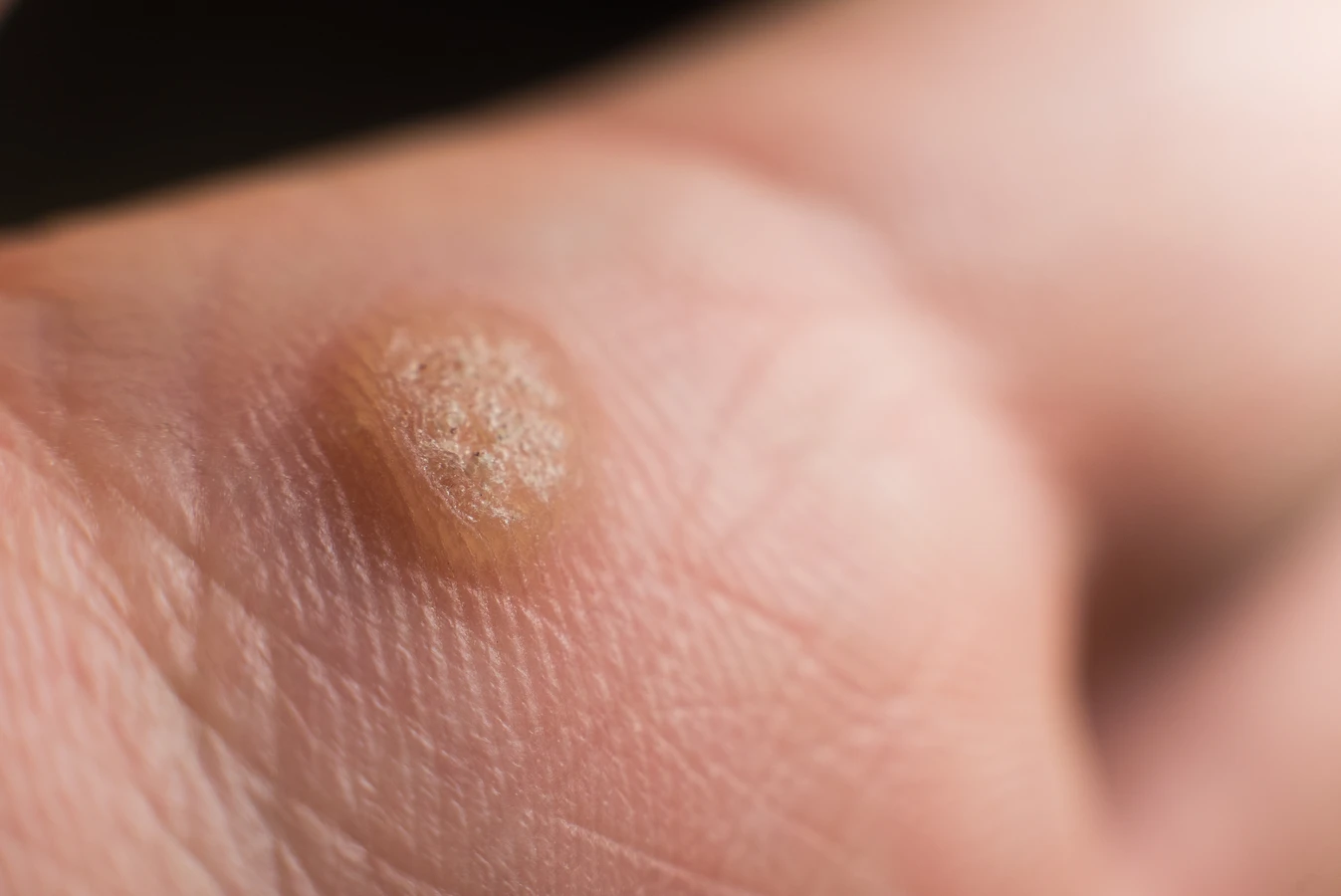
Charakterystyczna, często szorstka i nierówna powierzchnia kurzajki wynika właśnie z nadmiernego rogowacenia naskórka w miejscu infekcji. Komórki naskórka, zainfekowane wirusem, zaczynają produkować więcej keratyny, białka tworzącego naskórek i paznokcie. W niektórych przypadkach kurzajki mogą mieć również charakterystyczne, czarne punkciki, które są w rzeczywistości małymi, zakrzepłymi naczynkami krwionośnymi. Rozwój brodawki jest więc efektem bezpośredniej odpowiedzi organizmu na obecność wirusa, która objawia się specyficznym przerostem tkanki skórnej.
Czynniki sprzyjające zakażeniu wirusem HPV powodującym kurzajki
Istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko zakażenia wirusem HPV i tym samym pojawienia się kurzajek. Jednym z kluczowych aspektów jest stan bariery ochronnej skóry. Uszkodzony naskórek, nawet niewielkie skaleczenia, zadrapania, otarcia czy pęknięcia skóry, stanowią otwartą drogę dla wirusa. Dlatego osoby, których skóra jest często narażona na drobne urazy, na przykład przez wykonywaną pracę lub uprawiane sporty, są bardziej podatne na infekcję. Warto również zwrócić uwagę na miejsca takie jak okolice paznokci, gdzie skórki mogą być często naruszane.
Osłabienie układu odpornościowego to kolejny istotny czynnik ryzyka. Kiedy nasz organizm jest osłabiony, na przykład z powodu choroby, przewlekłego stresu, niedoboru snu, nieodpowiedniej diety, przyjmowania niektórych leków immunosupresyjnych, lub chorób przewlekłych, takich jak cukrzyca, zdolność do zwalczania infekcji wirusowych spada. W takiej sytuacji wirus HPV ma ułatwione zadanie do zainfekowania komórek i spowodowania rozwoju brodawek. Dzieci, ze względu na wciąż rozwijający się układ odpornościowy, są grupą szczególnie narażoną na infekcje wirusowe, w tym na kurzajki.
Wilgotne i ciepłe środowisko to idealne warunki dla przetrwania i transmisji wirusa HPV. Miejsca takie jak baseny, sauny, siłownie, szatnie, wspólne prysznice i inne publiczne, wilgotne przestrzenie są potencjalnymi ogniskami zakażenia. Wirus może przetrwać na mokrych powierzchniach, takich jak podłogi, ręczniki czy sprzęt do ćwiczeń. Dlatego też stosowanie odpowiednich środków higieny w tych miejscach jest kluczowe w zapobieganiu infekcji. Noszenie obuwia ochronnego w miejscach publicznych, takich jak baseny, jest jedną z najskuteczniejszych metod profilaktyki.
Dodatkowo, kontakt bezpośredni z osobą zakażoną lub jej rzeczami, które miały kontakt ze skórą zainfekowaną kurzajkami, również może prowadzić do przeniesienia wirusa. Dzielenie się ręcznikami, przyborami toaletowymi czy nawet dotykanie kurzajek u innej osoby, a następnie dotykanie własnej skóry, może skutkować zakażeniem. Samozakażenie, czyli przenoszenie wirusa z jednej części ciała na inną poprzez dotykanie istniejącej kurzajki, jest również częstą drogą rozprzestrzeniania się brodawek na własnej skórze.
Jakie są najczęstsze miejsca powstawania kurzajek na ciele człowieka
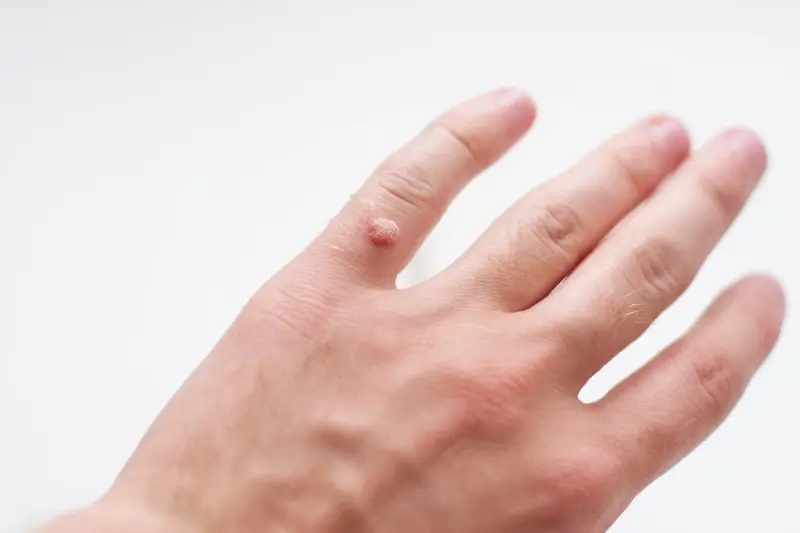
Kurzajki mogą pojawić się praktycznie na każdej części ciała, jednak pewne lokalizacje są znacznie częstsze ze względu na specyfikę ekspozycji na wirusa oraz czynniki mechaniczne. Jednym z najbardziej typowych miejsc są dłonie. Na dłoniach często pojawiają się brodawki zwykłe, które przybierają formę twardych, grudkowatych narośli. Mogą one występować na palcach, w okolicy paznokci, a także na grzbietach dłoni. Wynika to z częstego kontaktu z różnymi powierzchniami i potencjalnymi źródłami wirusa, a także z faktu, że dłonie są często naruszane przez drobne urazy.
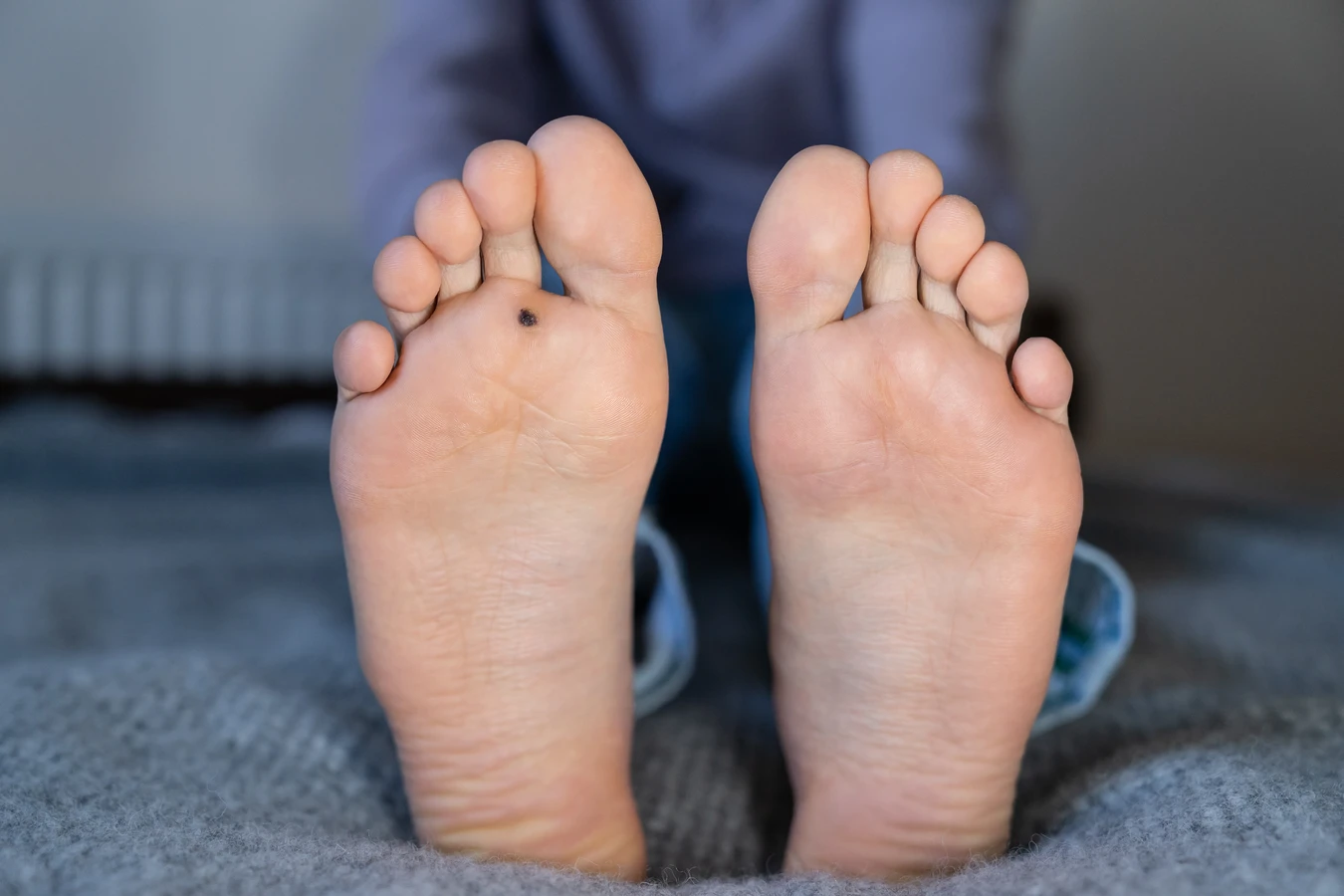
Stopy to kolejne bardzo częste miejsce występowania kurzajek, znanych wówczas jako brodawki podeszwowe. Te zmiany skórne często są bolesne, ponieważ nacisk wywierany podczas chodzenia sprawia, że wrastają one do wnętrza skóry. Mogą być pojedyncze lub występować w grupach, tworząc tzw. mozaikę kurzajek. Szczególnie narażone są miejsca takie jak pięty, poduszeczki pod palcami i boki stóp. Noszenie nieprzewiewnego obuwia, zwłaszcza w połączeniu z wilgotnym środowiskiem, sprzyja zakażeniom wirusem HPV na stopach.
Twarz, choć może wydawać się mniej narażona, również bywa miejscem, gdzie pojawiają się kurzajki. Najczęściej są to brodawki płaskie, które mają gładką powierzchnię i mogą być trudniejsze do odróżnienia od innych zmian skórnych. Na twarzy mogą pojawić się w wyniku kontaktu z zainfekowanymi rękami, na przykład podczas dotykania twarzy po kontakcie z kurzajkami na dłoniach. Szczególnie podatne na nie są okolice ust, nosa i czoła.
Inne obszary ciała, które mogą być dotknięte kurzajkami, obejmują łokcie i kolana – miejsca narażone na otarcia, a także okolice narządów płciowych, gdzie mogą występować brodawki płciowe, wywoływane przez inne typy wirusa HPV. Ważne jest, aby pamiętać, że każda nowo pojawiająca się zmiana skórna powinna być skonsultowana z lekarzem, aby wykluczyć inne, potencjalnie groźniejsze schorzenia.
Profilaktyka i zapobieganie zakażeniom wirusem HPV prowadzącym do kurzajek
Skuteczna profilaktyka przeciwko kurzajkom opiera się przede wszystkim na minimalizowaniu ryzyka kontaktu z wirusem HPV oraz na dbaniu o dobrą kondycję skóry i układu odpornościowego. Kluczowe jest przestrzeganie zasad higieny osobistej, zwłaszcza w miejscach publicznych, które są potencjalnymi źródłami zakażenia. W takich miejscach jak baseny, siłownie, sauny czy wspólne prysznice zawsze należy nosić klapki lub inne obuwie ochronne. Pomaga to zapobiec bezpośredniemu kontaktowi stóp z zainfekowanymi powierzchniami.
Po umyciu rąk, zwłaszcza po powrocie do domu lub po kontakcie z powierzchniami w miejscach publicznych, warto dokładnie je osuszyć. Wilgotna skóra jest bardziej podatna na infekcje. Unikaj dzielenia się osobistymi przedmiotami, takimi jak ręczniki, skarpetki czy obuwie, które miały kontakt ze skórą. Jeśli zauważysz kurzajki na swojej skórze, staraj się ich nie dotykać, nie drapać ani nie próbować samodzielnie usuwać, ponieważ może to prowadzić do rozprzestrzenienia wirusa na inne części ciała lub zakażenia innych osób.
Wzmocnienie układu odpornościowego jest fundamentalnym elementem profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu to czynniki, które wspierają naturalne mechanizmy obronne organizmu. W przypadku osób z obniżoną odpornością, na przykład po chorobie lub w trakcie leczenia immunosupresyjnego, należy zachować szczególną ostrożność i konsultować się z lekarzem w sprawie dodatkowych metod ochrony.
Warto również dbać o dobrą kondycję skóry. Nawilżanie skóry, zwłaszcza w miejscach, które są narażone na wysuszenie i pękanie, pomaga utrzymać jej naturalną barierę ochronną. Jeśli zauważysz jakiekolwiek skaleczenia lub otarcia, należy je szybko oczyścić i zabezpieczyć. W przypadku osób pracujących w warunkach sprzyjających uszkodzeniom skóry, zaleca się stosowanie rękawiczek ochronnych.
Czy kurzajki są zaraźliwe i jak można je przenieść na inne osoby
Kurzajki są jak najbardziej zaraźliwe i ich przenoszenie jest możliwe poprzez bezpośredni kontakt z zainfekowaną skórą lub przez pośredni kontakt z przedmiotami, które miały z nią styczność. Wirus HPV, będący przyczyną kurzajek, jest wysoce zakaźny i potrafi przetrwać w środowisku zewnętrznym, zwłaszcza w wilgotnych i ciepłych warunkach. Dlatego też miejsca takie jak publiczne prysznice, baseny, szatnie, siłownie czy sale gimnastyczne stanowią potencjalne punkty transmisji wirusa.
Bezpośredni kontakt skórny z osobą posiadającą kurzajki jest najczęstszą drogą zakażenia. Dotknięcie kurzajki, a następnie dotknięcie własnej skóry, może spowodować przeniesienie wirusa. Dotyczy to zarówno kontaktu między różnymi osobami, jak i samozakażenia, czyli przeniesienia wirusa z jednej części własnego ciała na inną. Na przykład, jeśli osoba z kurzajkami na dłoniach często dotyka swojej twarzy lub innych części ciała, może doprowadzić do pojawienia się nowych zmian w tych miejscach.
Pośredni kontakt również odgrywa znaczącą rolę w rozprzestrzenianiu się wirusa. Wirus HPV może przetrwać na przedmiotach takich jak ręczniki, skarpetki, obuwie, a nawet na powierzchniach takich jak podłogi czy sprzęt do ćwiczeń. Dzielenie się tymi przedmiotami z osobą zainfekowaną zwiększa ryzyko zakażenia. Dlatego tak ważne jest unikanie wspólnego użytkowania ręczników czy obuwia, zwłaszcza w miejscach publicznych.
Dzieci są szczególnie narażone na zakażenie ze względu na ich skłonność do częstego dotykania różnych powierzchni i dzielenia się zabawkami. Również osoby z osłabionym układem odpornościowym, osoby starsze oraz osoby z drobnymi uszkodzeniami skóry (np. zadrapania, otarcia, pęknięcia) są bardziej podatne na infekcję wirusem HPV. Świadomość tych dróg transmisji jest kluczowa dla skutecznego zapobiegania i ograniczenia rozprzestrzeniania się kurzajek.
Kiedy warto udać się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja lekarska jest absolutnie wskazana. Przede wszystkim, jeśli masz wątpliwości co do charakteru zmiany skórnej, czyli nie jesteś pewien, czy jest to rzeczywiście kurzajka, wizyta u lekarza pierwszego kontaktu lub dermatologa jest konieczna. Tylko specjalista może prawidłowo zdiagnozować zmianę i wykluczyć inne, potencjalnie groźniejsze schorzenia, takie jak znamiona czy zmiany nowotworowe.
Szczególną ostrożność powinny zachować osoby cierpiące na choroby przewlekłe, które wpływają na funkcjonowanie układu odpornościowego, takie jak cukrzyca lub HIV/AIDS. U tych pacjentów infekcje wirusowe mogą przebiegać ciężej i wymagać specjalistycznego podejścia. Podobnie, jeśli kurzajki pojawiają się u małych dzieci, zwłaszcza jeśli jest ich wiele lub są one zlokalizowane w uciążliwych miejscach, warto skonsultować się z lekarzem pediatrą lub dermatologiem dziecięcym.
W przypadku, gdy kurzajki są liczne, rozległe, szybko się rozprzestrzeniają, lub są zlokalizowane w miejscach wrażliwych, takich jak twarz, okolice narządów płciowych czy pod paznokciami, profesjonalna pomoc medyczna jest zazwyczaj niezbędna. Samodzielne próby leczenia w takich przypadkach mogą być nieskuteczne, a nawet prowadzić do powikłań, takich jak infekcje wtórne, blizny czy pogorszenie stanu.
Jeśli mimo stosowania dostępnych metod leczenia kurzajki nie ustępują po kilku tygodniach lub wracają pomimo wyleczenia, również należy zgłosić się do lekarza. Lekarz może zaproponować bardziej zaawansowane metody leczenia, takie jak krioterapię, elektrokoagulację, laserowe usuwanie brodawek lub zastosowanie silniejszych preparatów na receptę. W niektórych przypadkach może być konieczne pobranie wycinka do badania histopatologicznego, aby potwierdzić diagnozę.